что происходит, ощущения мамы, развитие плода, размер матки, УЗИ
Развитие плода
Кроха подрастает. Его длина сейчас составляет 5–6 см, весит он около 8 г. На 11-й неделе беременности плод имеет большую голову, тонкие конечности, ручки длиннее ног. Однако мудрая природа с каждой неделей приближает его внешность к привычному виду младенца. На ногах уже исчезли межпальцевые перепонки. На пальчиках рук формируется уникальный узор.
- В 11 недель беременности меняется личико ребенка. Появляются ушные раковины из хрящевой ткани, радужная оболочка, которая определяет цвет глаз. Формируются реснички и брови.
- Развитие плода проявляется увеличением объема и усложнением строения головного мозга. Его основные отделы уже сформированы. На 11-й неделе беременности ежедневно идет образование огромного количества нервных клеток. Развивающееся обоняние позволяет крохе определять вкус околоплодных вод.
- На 11-й неделе беременности продолжается развитие сердечно-сосудистой системы.

- Усложняется пищеварительный тракт. Печень в 11 недель беременности занимает большую часть брюшной полости, ее масса составляет десятую часть веса плода. Желчный пузырь начинает вырабатывать желчь.
- На сроке 11 недель беременности почки начинают фильтровать мочу. Она попадает в околоплодные воды и через плаценту выводится с помощью материнского организма.
- Костная ткань пока еще представлена хрящами. Формируются зачатки молочных зубов.
- Оформляются наружные половые органы. Это позволяет определить пол малыша уже на сроке 11 недель беременности. Однако еще можно ошибиться.
- Образуются кровяные клетки, пока это только эритроциты. Сформированы голосовые связки, хотя первым криком кроха порадует еще не скоро.
У малыша в 11 недель активно развиваются мышцы, благодаря этому маленькое тельце укрепляется. Развитие плода сейчас таково, что кроха может совершать хватательные движения, разгибать головку. Сформировалась мышечная пластина — диафрагма, которая разделяет грудную и брюшную полости. На сроке беременности 11–12 недель малыш может икать, но небольшие размеры плода пока не позволяют женщине почувствовать это.
Сформировалась мышечная пластина — диафрагма, которая разделяет грудную и брюшную полости. На сроке беременности 11–12 недель малыш может икать, но небольшие размеры плода пока не позволяют женщине почувствовать это.
Ощущения будущей мамы
 В некоторых случаях ощущения в животе воспринимаются за шевеления малыша. Однако развитие плода еще не достигло той стадии, когда его движения улавливаются мамой. До этого волнительного момента еще 5–7 недель.
В некоторых случаях ощущения в животе воспринимаются за шевеления малыша. Однако развитие плода еще не достигло той стадии, когда его движения улавливаются мамой. До этого волнительного момента еще 5–7 недель.Молочные железы увеличиваются, кожа вокруг сосков может потемнеть. Грудь может иметь повышенную чувствительность. Уже сейчас, на 11-й неделе беременности, из груди может выделяться прозрачная жидкость. Так организм готовится к лактации. Выдавливать молозиво тоже не стоит.
На 11-й неделе беременности у будущей мамы могут присутствовать выделения из половых путей. Если они не обильные, прозрачные, без примесей и имеют легкий кисловатый запах, то волноваться не стоит. А вот если количество их существенно, присутствует неприятный запах, примеси крови и сопутствуют неприятные ощущения в животе, необходимо обратиться за специализированной помощью.
Что происходит на 11-й неделе беременности?
Женщине следует отказаться от вредных привычек, если это не было сделано ранее. Женщине показан максимум положительных эмоций, поэтому беременность 11–12 недель — самое время заняться чем-нибудь приятным, например, приобрести вещи для себя и крохи, удобную обувь на низком каблуке, книгу о материнстве или что-то по душе.
Если женщина еще не встала на учет, ей необходимо сделать это в ближайшее время, ведь развитие плода должно проходить под наблюдением специалистов.
На 11-й неделе беременности и в дальнейшем необходимо больше времени проводить на свежем воздухе. Будущей маме показаны занятия йогой, плаванием, специальной гимнастикой.Понравилась статья?
Оцени ее на нашем канале в Яндекс Дзен!
К чему готовиться на 1 неделе беременности
Когда пара планирует ребенка, женщина с нетерпением ждет первых признаков беременности. Раздражительность и легкое недомогание воспринимаются как благая весть о зачатии.
Как определить беременность с первых дней
Основная загвоздка возникает в том, что есть разница между реальной первой неделей беременности и акушерской. Врачи начинают отсчет до полной 40-недельной беременности с первого дня последней менструации, а не с момента зачатия. Точный день овуляции и зачатия трудно определить, поэтому врачи используют акушерский метод расчета.
С медицинской точки зрения, женщина на первой неделе еще не беременна. Обычно у пары получается зачать ребенка в период овуляции — на вторую или третью неделю после начала цикла. Итак, если женщина только узнала, что беременна, скорее всего, срок составляет 3-4 недели.
1 неделя беременности — такой период, когда какие-либо признаки фактической беременности сложно прочувствовать. Организм только начинает подготовку к вынашиванию плода. Симптомы на первой неделе не отличаются от обычного менструального цикла — болезненность груди, спазм внизу живота, боль в пояснице или, наоборот, полное отсутствие симптомов.
Все, что женщина испытывает в течение своего регулярного месячного цикла, она почувствует на первой неделе беременности. Факт зачатия подтверждают с помощью теста, который реагирует на повышенный уровень ХЧГ (хорионический гонадотропин человека) в крови.
Привычки, от которых нужно избавиться на 1 неделе беременности
Тем не менее если вы планируете ребенка или только узнали о беременности, нужно отказаться от вредных привычек. Для начала сократить употребление алкоголя и кофеина, бросить курить. Вредные привычки могут стать причиной преждевременных родов, низкой массы тела малыша при рождении и даже снижения уровня IQ будущего ребенка. На этапе планирования от вредных привычек нужно отказаться и будущему отцу.
На первой неделе беременности нужно пересмотреть питание. Фрукты и овощи необходимо употреблять в больших количествах, а также увеличить количество продуктов, содержащих кальций. Молоко и яйца станут отличным дополнением к привычному рациону матери. Фастфуд, сладкие блюда, жареные и жирные продукты нужно исключить. О правилах питания можно прочитать на официальном сайте клуба «Несте Бейби».
О правилах питания можно прочитать на официальном сайте клуба «Несте Бейби».
Витамины для беременных
Если беременность запланированная, то скорее всего женщина уже принимает фолиевую кислоту. Если нет, нужно немедленно начать. Фолиевая кислота необходима для здоровья ребенка, в частности для предотвращения врожденных дефектов, таких как расщелина позвоночника. Также богаты фолатом бурый рис и зеленые листовые овощи. Добавки с фолиевой кислотой могут вызывать тошноту, поэтому лучше всего принимать их после еды.
Еще один микроэлемент, который жизненно важен для здоровой беременности — железо. Зеленые листовые овощи, гранат, сухофрукты и орехи являются его природными источниками. Железосодержащие пищевые добавки продаются без рецепта, их можно заказать:
- На сайте фармацевтической компании
- В аптеке
- У лечащего врача
Прием добавок и мультивитаминов лучше согласовать с врачом-гинекологом, он поможет правильно подобрать препарат с учетом особенностей организма будущей матери.
врач-гинеколог, к.м.н Коган Яна Эдуардовна.
03 декабря 2019
Журнал «Здоровье семьи»Вот и прошло девять месяцев. А Ваш
малыш не спешит появляться на свет. Почему? И что же делать маме?
Многие женщины, у которых роды не начинаются после 40-41 недели, испытывают
тревогу. Каждый новый день тянется, кажется, бесконечно долго. Они жалуются:
«Одни сутки, как целая неделя!»
Мамочке бы успокоиться, да как тут расслабишься? Врачи пугают проблемами с
ребенком и стимуляцией родов. Мучает
мысль, не перенашивает ли она?
Беременность переношенная?
Для начала давайте определимся со сроками.
Переношенная беременность продолжается более 294 дней, сопровождается внутриутробным страданием плода и заканчивается рождением ребенка с признаками
биологической перезрелости, что и определяет высокий риск у него анте- и интранатального дистресс-синдрома и затрудненной неонатальной адаптации.
 У первобеременных
(особенно пожилых) перенашивание встречается чаще, чем у повторнородящих. Не
исключается, что переношенность может
быть обусловлена и специфическим заболеванием плода. Это предположение основано на том, что частота аномалий развития
у детей при переношенной беременности
почти в 3 раза выше, чем при доношенной
беременности. При этом преобладают пороки развития центральной нервной системы (анэнцефалия, гидроцефалия, микроцефалия), болезнь Дауна, а также поликистоз
почек. На этом фоне снижается интенсивность процесса синтеза эстрогенов, в котором активное участие принимает плод.
Клиническая картина переношенной
беременности выражена неярко, диагностика вызывает трудности. При истинном
перенашивании беременности (более 41
недели) часто наблюдается отсутствие нарастания массы тела беременной или ее
снижение более чем на 1 кг; уменьшение
окружности живота на 5-10 см, что обычно
связано с уменьшением количества околоплодных вод, снижение тургора кожи; реже
падение массы тела, обусловленное вторичной гипотрофией переношенного плода;
маловодие и зеленое окрашивание околоплодных вод, более высокое стояние дна
матки; выделение молока, а не молозива,
усиление или ослабление движений плода,
что указывает на гипоксию плода, вследствие нарушения маточно-плацентарного
кровообращения; изменение частоты, ритма и тембра сердечных тонов плода; незрелость или недостаточная зрелость шейки
матки; крупные размеры плода, увеличение плотности костей черепа, узость швов
и родничков.
У первобеременных
(особенно пожилых) перенашивание встречается чаще, чем у повторнородящих. Не
исключается, что переношенность может
быть обусловлена и специфическим заболеванием плода. Это предположение основано на том, что частота аномалий развития
у детей при переношенной беременности
почти в 3 раза выше, чем при доношенной
беременности. При этом преобладают пороки развития центральной нервной системы (анэнцефалия, гидроцефалия, микроцефалия), болезнь Дауна, а также поликистоз
почек. На этом фоне снижается интенсивность процесса синтеза эстрогенов, в котором активное участие принимает плод.
Клиническая картина переношенной
беременности выражена неярко, диагностика вызывает трудности. При истинном
перенашивании беременности (более 41
недели) часто наблюдается отсутствие нарастания массы тела беременной или ее
снижение более чем на 1 кг; уменьшение
окружности живота на 5-10 см, что обычно
связано с уменьшением количества околоплодных вод, снижение тургора кожи; реже
падение массы тела, обусловленное вторичной гипотрофией переношенного плода;
маловодие и зеленое окрашивание околоплодных вод, более высокое стояние дна
матки; выделение молока, а не молозива,
усиление или ослабление движений плода,
что указывает на гипоксию плода, вследствие нарушения маточно-плацентарного
кровообращения; изменение частоты, ритма и тембра сердечных тонов плода; незрелость или недостаточная зрелость шейки
матки; крупные размеры плода, увеличение плотности костей черепа, узость швов
и родничков. Течение родов при переношенной беременности характеризуется многочисленными осложнениями; преждевременным
или ранним излитием околоплодных вод,
аномалией родовой деятельности, затяжными родами, гипоксией плода и родовой травмой. Как правило, внутриутробная
гипоксия плода при перенашивании
проявляется с началом родовой деятельности или после преждевременного излития околоплодных
вод что связано с ухудшением маточно-плацентарного
кровообращения в связи
с функционально-морфологическими изменениями в плаценте. Гипоксии способствуют
пониженная функция надпочечников плода, чувствительность к
кислородной недостаточности во
время родов вследствие повышенной зрелости центральной нервной системы, пониженная способность головки к конфигурации, значительные размеры плода, частые
нарушения сократительной деятельности
матки; возбуждение или стимуляция родовой деятельности, частые оперативные вмешательства во время родов.
К характерным ультразвуковым признакам переношенной беременности, наряду
с данными, подтверждающими нарушение
состояния плода, относятся уменьшение
толщины плаценты, наличие петрификатов в плаценте, маловодие, снижение
интенсивности маточно-плацентарного и
фетоплацентарного кровотока по данным
допплерографии.
Течение родов при переношенной беременности характеризуется многочисленными осложнениями; преждевременным
или ранним излитием околоплодных вод,
аномалией родовой деятельности, затяжными родами, гипоксией плода и родовой травмой. Как правило, внутриутробная
гипоксия плода при перенашивании
проявляется с началом родовой деятельности или после преждевременного излития околоплодных
вод что связано с ухудшением маточно-плацентарного
кровообращения в связи
с функционально-морфологическими изменениями в плаценте. Гипоксии способствуют
пониженная функция надпочечников плода, чувствительность к
кислородной недостаточности во
время родов вследствие повышенной зрелости центральной нервной системы, пониженная способность головки к конфигурации, значительные размеры плода, частые
нарушения сократительной деятельности
матки; возбуждение или стимуляция родовой деятельности, частые оперативные вмешательства во время родов.
К характерным ультразвуковым признакам переношенной беременности, наряду
с данными, подтверждающими нарушение
состояния плода, относятся уменьшение
толщины плаценты, наличие петрификатов в плаценте, маловодие, снижение
интенсивности маточно-плацентарного и
фетоплацентарного кровотока по данным
допплерографии. Подтверждением нарушения состояния плода могут служить и
данные КТГ. Наиболее точно установить
диагноз переношенной беременности возможно только при комплексном использовании различных методов диагностики, а
не с помощью какого-то одного метода.
В связи с более частыми осложнениями в
родах отмечается и более высокая частота
оперативного родоразрешения с применением акушерских щипцов, вакуум-экстракции или путем кесарева сечения. В послеродовом периоде при запоздалых родах
чаще возникают гипо- и атонические кровотечения, обусловленные сниженной сократительной активностью матки, а также
нарушением процессов отслойки плаценты.
Имеет место также и более высокая частота
послеродовых воспалительных осложнений. Наиболее
частыми среди них являются такие, как нагноение раны промежности, эндометрит,
тромбофлебит, мастит.
Пациенткам, входящим в группу высокого риска по перенашиванию беременности со стороны наблюдающих их врачей
должно быть уделено серьезное внимание.
Подтверждением нарушения состояния плода могут служить и
данные КТГ. Наиболее точно установить
диагноз переношенной беременности возможно только при комплексном использовании различных методов диагностики, а
не с помощью какого-то одного метода.
В связи с более частыми осложнениями в
родах отмечается и более высокая частота
оперативного родоразрешения с применением акушерских щипцов, вакуум-экстракции или путем кесарева сечения. В послеродовом периоде при запоздалых родах
чаще возникают гипо- и атонические кровотечения, обусловленные сниженной сократительной активностью матки, а также
нарушением процессов отслойки плаценты.
Имеет место также и более высокая частота
послеродовых воспалительных осложнений. Наиболее
частыми среди них являются такие, как нагноение раны промежности, эндометрит,
тромбофлебит, мастит.
Пациенткам, входящим в группу высокого риска по перенашиванию беременности со стороны наблюдающих их врачей
должно быть уделено серьезное внимание. Любая беременная должна иметь четкое
представление о сроке предстоящих своевременных родов. При сроке беременности
более 40 недель рекомендуется госпитализация в стационар, в котором имеются современные методы исследования для уточнения срока беременности и контроля за
состоянием плода.
В постнатальном периоде у переношенных детей отклонения от нормального
развития наблюдаются в 20-50 % случаев.
Асфиксия отмечается почти у 50 % новорожденных. У переношенных детей часто
наблюдается желтуха, гормональные кризы, неврологические нарушения, снижение
адаптационных способностей, инфекционное поражение кожи. Более высокая заболеваемость переношенных новорожденных
объясняется снижением их иммунологической защиты.
Любая беременная должна иметь четкое
представление о сроке предстоящих своевременных родов. При сроке беременности
более 40 недель рекомендуется госпитализация в стационар, в котором имеются современные методы исследования для уточнения срока беременности и контроля за
состоянием плода.
В постнатальном периоде у переношенных детей отклонения от нормального
развития наблюдаются в 20-50 % случаев.
Асфиксия отмечается почти у 50 % новорожденных. У переношенных детей часто
наблюдается желтуха, гормональные кризы, неврологические нарушения, снижение
адаптационных способностей, инфекционное поражение кожи. Более высокая заболеваемость переношенных новорожденных
объясняется снижением их иммунологической защиты.Поделиться в соц.сетях
Беременность и резус
- Консультативная помощь врача-специалиста.
- ПЦР-диагностика — определение резус-фактора плода в крови резус-отрицательной матери генетическим методом.

- Фенотипирование.
- Внутривенное введение иммуноглобулина методом дозированного титрования.
- Лимфоцитоиммунотерапия (ЛИТ).
- Введение резонатива.
Отрицательный резус-фактор и беременность
Все родители мечтают о рождении здорового малыша. Многие риски, связанные со здоровьем малыша, сегодня являются управляемыми. Это значит, что некоторые, даже очень тяжелые и опасные заболевания предотвратимы, главное – не упустить время. Например, ситуация, связанная с развитием гемолитической болезни у плода и новорожденного. Многие слышали, что при наличии резус-отрицательной принадлежности крови у матери, возможно развитие иммунологического конфликта между матерью и плодом по системе резус, что является в дальнейшем причиной тяжелой гемолитической болезни, от которой малыш может страдать уже внутриутробно, но немногие могут в деталях объяснить, что же это такое, и как быть, если это напрямую касается Вас.
Сначала разберемся, что же такое резус-фактор.
Резус-фактор – это особый комплекс белков (его называют также D-антигеном), который находится на поверхности эритроцитов. Его можно определить лабораторными методами (по анализу крови). Большинство людей в популяции имеет D-антиген. О таких людях говорят, что они резус-положительны. У меньшей части населения (около 15-18%) антигена D в клетках крови нет; таких людей называют резус-отрицательными.
Резус-фактор передается по наследству, причем унаследовать его ребенок может как от матери, так и от отца. Если мать резус-отрицательна, а отец резус-положителен, существует высокая вероятность того, что ребенок унаследует положительный резус-фактор отца. Тогда окажется, что в крови у матери нет D-антигена, а у плода он есть. Иммунная система матери может воспринять проникающие в ее кровь эритроциты плода, как чужеродные, и начать бороться с ними, синтезируя антитела. Эти антитела имеют очень низкую молекулярную массу, способны проникать через плаценту в кровоток плода и разрушать эритроциты плода, вызывая гемолитическую болезнь у плода. Такое патологическое состояние, при котором происходит синтез антител называется резус-иммунизацией.
Такое патологическое состояние, при котором происходит синтез антител называется резус-иммунизацией.
Чем же опасна резус-иммунизация?
Основная роль эритроцитов – перенос кислорода к органам и тканям организма. При массовом разрушении этих клеток органы плода начинают испытывать кислородное голодание. Но это еще не все. При распаде эритроцитов высвобождается особое вещество — билирубин, которое оказывает токсическое действие на сердце, печень, нервную систему плода. Билирубин окрашивает кожу ребенка в желтый цвет (”желтуха”). В тяжелых случаях билирубин, оказывая свое токсическое действие на клетки головного мозга, вызывает необратимые последствия вплоть до тяжелой инвалидизации и гибели малыша.
Уровень опасности возрастает с каждой последующей беременностью. Иммунная система матери обладает способностью «запоминать» чужеродные белки (резус-антиген плода) и при повторной беременности отвечает еще более быстрым и массивным выбросом антител, которые могут очень быстро проникнуть через плаценту в кровоток ребенка и привести к тяжелейшему внутриутробному страданию и даже к гибели малыша еще до рождения.
Поэтому факторами риска для резус-отрицательной женщины являются:
- Рождение Rh-положительного ребенка в прошлом (если после родов не был введен специальный препарат — анти-резус иммуноглобулин)
- Случаи внутриутробной гибели плода в прошлом
- Внематочная беременность
- Выкидыши и аборты
- Переливание Rh-несовместимой крови до беременности
Первая беременность у резус-отрицательной женщины, как правило, протекает без осложнений. Поэтому существует тенденция сохранять первую беременность, ни в коем случае не прерывая ее, если на это нет серьезных медицинских показаний.
Что же делать?
К счастью, следует отметить, что во всем мире заболеваемость новорожденных детей гемолитической болезнью плода вследствие резус-конфликта снижатется. И происходит это потому, что в практику широко внедрены методы резус-профилактики, которая проводится резус-отрицательным женщинам во время беременности и после рождения резус-положительного малыша. Да, как и в случае всех без исключения заболеваний, легче предотвратить проблему, чем лечить последствия уже развившегося тяжелого резус-конфликта.
Да, как и в случае всех без исключения заболеваний, легче предотвратить проблему, чем лечить последствия уже развившегося тяжелого резус-конфликта.
На сегодняшний день единственным (и эффективным) профилактическим методом для предотвращения этой патологии остается введение специального препарата – анти-D-иммуноглобулина.
Профилактическая вакцинация проводится дважды – во время беременности (дородовая профилактика) и сразу после родов (послеродовая профилактика).
Остановимся на этом подробнее.
Этап дородовой профилактики направлен на защиту существующей беременности.
Если беременность развивается без осложнений («все идет по плану»), женщине проводится профилактическое введение анти-D-иммуноглобулина на 28-32 неделе беременности. Вводится специально установленная доза, которая обеспечивает защиту малыша до конца беременности. Это плановая дородовая профилактика.
В случае возникновения опасных ситуаций, которые многократно повышают риск развития резус-конфликта, проводится экстренная дородовая профилактика. К таким ситуациям относятся:
К таким ситуациям относятся:
- Осложнения беременности: выкидыш; угроза выкидыша, сопровождающаяся кровянистыми выделениями
- Травмы живота во время беременности (например, после падения или в автомобильной аварии)
- Лечебные и диагностические вмешательства во время беременности: амниоцентез, хориальная биопсия, кордоцентез
В этих случаях для защиты плода может потребоваться дополнительное введение препарата.
Этап послеродовой профилактики направлен на защиту Вашей будущей беременности.
Если после родов выясняется, что ребенок резус-положителен, матери назначается еще одна инъекция анти-D-иммуноглобулина . Введение препарата необходимо произвести как можно быстрее, не позднее 72 часов после родов. Если вакцинация произведена позже, ее эффективность снижается и Вы не можете быть уверены в том, что сделали все, что было необходимо, для защиты Вашего следующего малыша.
Внимание! Такую же профилактику анти-D-иммуноглобулином женщины должны обязательно получить и в том случае, если:
— произошел выкидыш в сроке беременности 5-6 недель и более
— было произведено прерывание беременности в сроке беременности 5-6 недель и более
— была сделана операция по поводу внематочной беременности
В этом случае это тоже защита Вашей будущей беременности и Вашего будущего ребенка.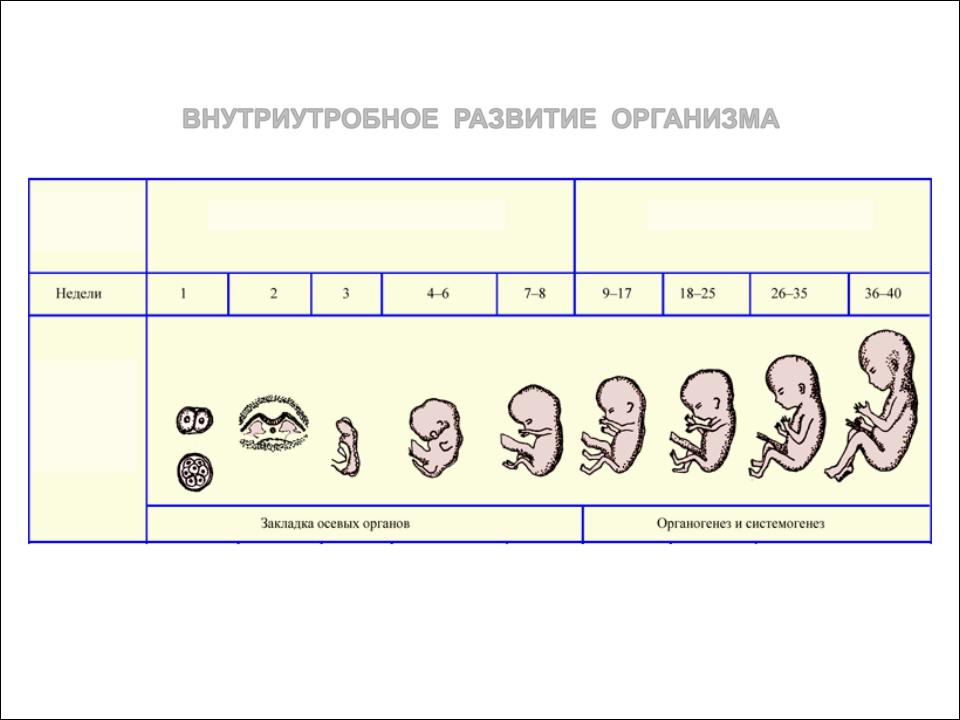 Введение препарата также нужно произвести в первые 72 часа.
Введение препарата также нужно произвести в первые 72 часа.
Защитное действие анти-D-иммуноглобулина продолжается лишь до 12 недель, поэтому при каждой последующей беременности необходимо повторное профилактическое введение.
Не стоит расстраиваться, если у Вас отрицательный резус-фактор. Выполняйте все предписания врача и у вас родится здоровый малыш!
Козлякова Ольга Владимировна,
Зав.отделением акушерской иммуногематологии ГЦТ
кандидат медицинских наук
Заболевания щитовидной железы и беременность | Бурумкулова
В своей практике как эндокринологи, так и акушеры-гинекологи часто встречаются с различными заболеваниями щитовидной железы (ЩЖ) у беременных, что представляет собой значительный клинический и научный интерес как для изучения патологии этих нарушений, так и в плане их лечения.
Как известно, беременность часто ведет к возникновению зоба. Увеличение размеров и объема ЩЖ во время беременности наблюдается вследствие как более интенсивного кровоснабжения ткани ЩЖ, так и увеличения массы ткани ЩЖ. Стимулировать функцию ЩЖ во время беременности могут 3 фактора: возрастание степени связывания тиреоидных гормонов (ТГ) с белками крови, повышение уровня хорионического гонадотропина (ХГ) в крови беременных и недостаточное снабжение ЩЖ йодом в связи с повышенной экскрецией йода с мочой во время беременности (см. рисунок).
Стимулировать функцию ЩЖ во время беременности могут 3 фактора: возрастание степени связывания тиреоидных гормонов (ТГ) с белками крови, повышение уровня хорионического гонадотропина (ХГ) в крови беременных и недостаточное снабжение ЩЖ йодом в связи с повышенной экскрецией йода с мочой во время беременности (см. рисунок).
Возрастание связывания ТГ с белками крови. Более 99% циркулирующих в крови ТГ связано с белками плазмы: тироксинсвязывающим глобулином (ТСГ), тироксинсвязывающим преальбуми- ном и альбумином. Относительное распределение величины связывания ТГ с различными связывающими белками напрямую зависит от степени их сродства и концентрации. 80% ТГ связано с ТСГ. Связанная и неактивная фракции ТГ находятся в равновесии со «свободной» несвязанной фракцией, которая представляет собой лишь небольшую долю всех циркулирующих ТГ: 0,03—0,04% для свободного тироксина (свТ4) и 0,3—0,5% для свободного трийодтиронина (свТ3). Однако именно эта фракция обеспечивает всю метаболическую и биологическую активность ТГ.
При беременности, уже через несколько недель после зачатия сывороточный уровень ТСГ прогрессивно повышается в результате стимуляции значительным количеством эстрогенов, вырабатываемых плацентой. Затем уровень ТСГ достигает плато, которое поддерживается до момента родов. И, напротив, уровень 2 других циркулирующих связывающих белков имеет тенденцию к снижению, главным образом в результате пассивного
Схема стимуляции ЩЖ при беременности
разведения вследствие увеличенного сосудистого пула (кровяного депо).
Результатом повышения при беременности продукции ТСГ является повышение общего уровня ТГ. Уровни общих Т4 (обТ4) и Т3 (обТ3) -значительно повышаются в течение первой половины беременности и достигают плато к 20-й неделе, оставаясь в дальнейшем на том же уровне. Транзи- торное снижение количества свТ4 и свТз по принципу обратной связи стимулирует высвобождение тиреотропного гормона (ТТГ) и восстановление гомеостаза уровня свободных форм ТГ.
Адекватное поддержание тиреоидного гомеостаза нарушено примерно у 1/3 беременных женщин, что приводит к развитию состояния относительной гипотироксинемии.
Стимуляция функции ЩЖ во время беременности ХГ. ХГ секретируется плацентой только у приматов. Он вырабатывается в больших количествах синцитиотрофобластом плаценты, особенно в первой четверти беременности. Важнейшая функция ХГ — стимуляция стероидогенеза сначала в желтом теле, затем в плаценте.
Значение ХГ для стимуляции ЩЖ женщин во время беременности не до конца изучено. Известно, что существует корреляция между подавлением секреции ТТГ и повышением концентрации ХГ, а также между уровнем ХГ и уровнем свТ4. ХГ способен оказывать прямое стимулирующее действие на ЩЖ матери (причем это влияние наиболее выражено в конце I триместра беременности) благодаря молекулярному сходству ХГ с ТТГ. Действуя на ранних сроках беременности как слабый ’’аналог” ТТГ, ХГ ответствен за небольшое повышение сывороточных уровней свТ4 и свТ3 и как следствие за снижение сывороточного уровня ТТГ. У подавляющего большинства здоровых беременных сти- муляторный эффект ХГ на ЩЖ является коротким и незначительным. Однако у 1—2% всех беременных во время I триместра беременности отмечается снижение концентрации ТТГ и повышение уровня свТ3, что сопровождается клиникой тиреотоксикоза. Этот синдром получил название ’’гестационный транзиторный тиреотоксикоз” (ГТТ).
У подавляющего большинства здоровых беременных сти- муляторный эффект ХГ на ЩЖ является коротким и незначительным. Однако у 1—2% всех беременных во время I триместра беременности отмечается снижение концентрации ТТГ и повышение уровня свТ3, что сопровождается клиникой тиреотоксикоза. Этот синдром получил название ’’гестационный транзиторный тиреотоксикоз” (ГТТ).
Возможными причинами повышения уровня ХГ и развития ГТТ могут быть следующие: 1) несбалансированная продукция ХГ вследствие тран- зиторной суперэкспрессии гена, кодирующего Р-субъединицу ХГ; 2) изменения в степени гликозилирования молекулы ХГ, что в свою очередь приводит к удлинению периода его полувыведения; 3) увеличение массы синцитиальных клеток трофобласта плаценты у некоторых женщин (например, при многоплодной беременности). При многоплодной беременности концентрация ХГ возрастает пропорционально числу плацент.
ГТТ нередко сопровождается неукротимой рвотой беременных (hyperemesis gravidatum), что затрудняет его диагностику из-за того, что на ранних сроках беременности в принципе характерны тошнота и рвота. Это состояние обычно носит транзиторный характер и разрешается ко II триместру беременности. Диагноз ГТТ ставят на основании повышенного уровня ХГ, незначительно подавленной концентрации ТТГ, увеличения сывороточных уровней свТ4 и свТ3 до показателей, характерных для гипертиреоза. Лечение тиреостатиками ГТТ не показано; при выраженных клинических симптомах достаточно только короткого курса р-адреноб- локаторов.
Это состояние обычно носит транзиторный характер и разрешается ко II триместру беременности. Диагноз ГТТ ставят на основании повышенного уровня ХГ, незначительно подавленной концентрации ТТГ, увеличения сывороточных уровней свТ4 и свТ3 до показателей, характерных для гипертиреоза. Лечение тиреостатиками ГТТ не показано; при выраженных клинических симптомах достаточно только короткого курса р-адреноб- локаторов.
Таким образом, клиницистам важно знать, что симптоматика тиреотоксикоза при беременности имеет специфические отличия и может являться следствием не только аутоиммунного процесса в ЩЖ, но и гормональных изменений, присущих собственно беременности.
Понижение доступности йода при одновременном повышении потребности в нем при беременности. Повышение потребности в йоде во время беременности связано с двумя факторами. С одной стороны, при беременности наблюдается дополнительная потеря йода из организма матери за счет усиленного почечного клиренса йодида, с другой — потеря йодида во второй половине беременности усиливается из-за того, что часть материнского пула неорганического йодида потребляется фето- плацентарным комплексом и идет на синтез ТГ ЩЖ плода.
Для женщин, проживающих в странах с достаточным уровнем потребления йода (таких, как Япония, США или Скандинавия), потеря йода во время беременности не имеет существенного значения, поскольку суточное потребление йода составляет больше 150—200 мкг/сут и остается удовлетворительном в течение всей беременности.
В то же время в регионах с умеренной и тяжелой степенью йодного дефицита в биосфере, к которым относится подавляющая часть территории России, пониженное потребление йода (менее 100 мкг/сут) является довольно жестким фактором стимуляции ЩЖ во время беременности.
Риск развития заболевания ЩЖ во время беременности выше у женщин с наличием в анамнезе зоба (диффузного или узлового), причем количество и размер узлов могут увеличиваться во время беременности. Повторная беременность приводит к дальнейшему увеличению размеров ЩЖ и усилению узлообразования.
В 1989 г. D. Glinoer и соавт. предложили гипотезу, согласно которой усиленная тиреоидная стимуляция во время беременности может вести к образованию диффузного нетоксического зоба (ДНЗ), а беременность представляет собой один из факторов, вызывающих патологические изменения в ЩЖ.
В клинической практике для выявления повышенной тиреоидной стимуляции во время беременности было предложено использовать следующие биохимические показатели.
— Наличие относительной гипотироксинемии, наблюдаемой примерно у 1/3 всех беременных. Для ее диагностики рекомендуются определенные отношения Т4/ТСГ.
— Увеличение секреции Т3, проявляющееся в повышении отношения Т3/Т4 более 0,025 и отражающее стимуляцию ЩЖ в условиях йодного дефицита.
— Изменение концентрации ТТГ в крови. После начальной фазы подавления уровня ТТГ вследствие высокой секреции ХГ в конце I триместра беременности уровень ТТГ прогрессивно повышается и его концентрация к моменту родов удваивается по отношению к исходной. Повышение уровня ТТГ обычно остается в пределах нормы (<4 мЕД/л).
— Изменение концентрации тиреоглобулина (Тг) в сыворотке крови. Сывороточный уровень Тг представляет собой чувствительный индикатор стимуляции ЩЖ, который часто повышается во время беременности : его увеличение наблюдается уже в I триместре, однако наиболее явно выражено в III триместре и к моменту родов. К моменту родов 60% беременных имеют повышенный уровень Тг в крови.
К моменту родов 60% беременных имеют повышенный уровень Тг в крови.
Увеличение концентрации Тг коррелирует с другими показателями тиреоидной стимуляции, такими как небольшое повышение уровня ТТГ и увеличение отношения Т3/Т4 более 0,025. Наличие кореляции между уровнем Тг и объемом ЩЖ (по данным ультразвукового исследования — УЗИ подтверждает, что уровень Тг в крови представляет собой достаточно надежный биохимический маркер зобогенного действия беременности.
Недостаточное потребление йода во время беременности оказывает отрицательное влияние на ЩЖ плода и в дальнейшем на интеллектуальное и физическое развитие ребенка. Как известно, ЩЖ плода приобретает способность концентрировать йод и синтезировать йодтиронины на 10—12-й неделе внутриутробного развития. Средние показатели концентрации свТ4, обТ4 и ТСГ достигают уровня, характерного для взрослых, примерно на 36-й неделе беременности.
Вопрос о проницаемости плаценты для ТГ длительное время остается дискуссионным. В настоящее время предполагается, что ЩЖ матери и плода регулируются автономно, однако не независимо друг от друга. По-видимому, трансплацентарный переход ТГ из организма матери к плоду наблюдается только на ранней стадии внутриутробного развития.
В настоящее время предполагается, что ЩЖ матери и плода регулируются автономно, однако не независимо друг от друга. По-видимому, трансплацентарный переход ТГ из организма матери к плоду наблюдается только на ранней стадии внутриутробного развития.
Кроме того, активность ЩЖ плода полностью зависит от поступления йода из материнского организма. В результате как недостаточного поступления йода в организм матери, так и низкого собственного интратиреоидного запаса йода происходит стимуляция ЩЖ плода, что находит отражение в значительном повышении (по сравнению с аналогичными показателями матери) уровней неонатального ТТГ и Тг, а также развитии зоба у плода. Развитие гипотиреоза во внутриутробном и неонатальном периодах может привести к необратимому снижению умственного развития ребенка вплоть до эндемического кретинизма.
Для лечения ДНЗ при беременности в регионах с недостаточным потреблением йода целесообразно рекомендовать прием йода из расчета 150—250 мкг/сут. Для этого можно использовать имеющийся в аптечной сети препарат «Антиструмин» (1000 мкг калия йодида в 1 таблетке) по 1 таблетке 1—2 раза в неделю.
Другим препаратом йода являются таблетки ’’Калия йодид-200″, выпускаемые фирмой «Бер- лин-Хеми». Их надо принимать ежедневно. Альтернативой могут служить импортные поливитамины, содержащие суточную дозу йода (150 мкг). Как правило, этих назначений будет достаточно, чтобы предотвратить дальнейший рост зоба и даже достигнуть уменьшения его объема.
При наличии большого зоба до беременности или при его быстром росте в начале беременности оправдано назначение комбинации йода и тиреоидных гормонов: либо препарат «Тиреокомб», содержащий 70 мкг Т4, 10 мкг Т3 и 150 мкг йода, либо 50—100 мкг Т4 ежедневно и дополнительно 1 таблетку антиструмина 2—3 раза в неделю. Это позволяет быстро и эффективно восстановить нормальную функцию ЩЖ матери и предупредить зобогенный эффект беременности.
Развитие гипертиреоза во время беременности встречается относительно редко и наблюдается у 0,05—3% беременных женщин. В большинстве случаев его причиной является диффузный токсический зоб (ДТЗ), в то время как токсическая аденома или многоузловой токсический зоб встречаются гораздо реже. обТ4 и обТ3, что не отражает истинного функционального состояния ЩЖ.
Для лечения ДТЗ у беременных во всех странах предпочтение отдается тиреостатическим препаратам (мерказолил, метимазол, пропилтиоурацил). Хирургическое лечение рекомендуется только в исключительных случаях, таких как выраженные побочные эффекты, зоб очень большого размера, подозрение на малигнизацию или необходимость использовать высокие дозы тиреостатиков для поддержания эутиреоза у матери. Оптимальным сроком для проведения субтотальной резекции ЩЖ считается II триместр беременности. Назна-‘ чение йодидов во время беременности противопоказано из-за риска развития гипотиреоза у плода и — зоба вследствие эффекта Вольфа—Чайкова.
Каких же принципов следует придерживаться при лечении беременной с ДТЗ?
- Выбор конкретного тиреостатика определяется как личным опытом врача, так и доступностью того или иного препарата. В нашей стране для лечения ДТЗ на фоне беременности чаще применяют мерказолил (1 -метил-2-меркаптоимидазол) или его аналоги (метимазол, тиамазол). За рубежом в аналогичной ситуации предпочтение отдается пропилтиоурацилу (6-пропил-2-тиоурацил). В настоящее время в России зарегистрирован и стал доступен препарат этой группы под названием «Пропи- цил» (фирма «Кали-Хеми).
Частота побочных эффектов терапии одинакова для пропилтиоурацила и мерказолила. Оба препарата проникают через плаценту, и чрезмерные их дозы могут вызвать развитие гипотиреоза и зоба во внутриутробном и неонатальном периодах.
Назначение пропилтиоурацила при беременности тем не менее имеет ряд преимуществ. Во-первых, кинетика пропилтиоурацила не меняется при беременности, во-вторых, период полувыведения пропилтиоурацила из крови не зависит от наличия печеночной или почечной недостаточности, в- третьих, пропилтиоурацил в большей степени по сравнению с мерказолилом связывается с белками и обладает ограниченной липофильностью, что затрудняет его проникновение через биологические мембраны, такие как плацента и эпителий молочной железы.
- Клиническое улучшение при лечении тиона- мидами проявляется уже к концу 1-й недели терапии, а эутиреоз достигается через 4—6 нед. В результате хорошо известного иммуносупрессивного действия беременности, проявляющегося повышением числа Т-супрессоров и снижением количества Т-хелперов, ДТЗ при беременности имеет тенденцию к спонтанной ремиссии. Знание этой особенности течения тиреотоксикоза при беременности позволяет контролировать функцию ЩЖ матери с помощью относительно низких начальных, так и поддерживающих доз тиреостатиков. Препараты необходимо назначать в минимальной возможной начальной дозировке (не выше, чем 10— 15 мг мерказолила или 100 мг пропилтиоурацила в сутки) с переходом на поддерживающую дозу (2,5 мг/сут для мерказолила и 50 мг/сут для пропилтиоурацила) .
- Лечение по методу ’’блокируй и замещай» высокими дозами тионамидов в сочетании с заместительной терапией Т4 при беременности противопоказано. При данном режиме терапии Т4 обеспечивает сохранение эутиреоза только у матери, в то же время это может вызвать гипотиреоз у плода, так как высокие дозы тиреостатиков в противоположность Т4 легко проходят через плаценту.
- Использование p-адренергических антагонистов при беременности, осложнившейся развитием тиреотоксикоза, нежелательно, так как они могут вызвать уменьшение массы плаценты, задержку внутриутробного развития плода, постнатальную брадикардию и гипогликемию, а также ослабить реакцию на гипоксию, р—блокаторы могут быть использованы только на короткий период для подготовки к оперативному лечению или при развитии тиреотоксического криза.
- Оптимальным методом контроля эффективности лечения тиреотоксикоза при беременности является определение концентрации свТз и свТ4 в крови. Уровни свТ4 и свТ3 в сыворотке крови матери при лечении тиреостатиками следует поддерживать на верхней границе нормы во избежание гипотиреоза у плода.
Вследствие физиологических изменений секреции ТТГ во время различных фаз беременности уровень ТТГ в крови не является надежным критерием для суждения об адекватности лечения. Вместе с тем очень высокий уровень ТТГ указывает на развитие медикаментозного гипотиреоза и требует немедленной отмены или снижения дозы тионамидов. Рекомендуемые рядом авторов ультразвуковое определение размеров ЩЖ плода и исследование уровня ТТГ, Т3 Т4 в крови плода, к сожалению, доступны только небольшому кругу высокоспециализированных медицинских учреждений и пока не могут широко применяться.
- При наличии стойкой компенсации в последние месяцы беременности тиреостатические препараты могут быть отменены. В то же время следует помнить о частом рецидиве тиреотоксикоза в послеродовом периоде.
- При лактации тионамиды могут проникать в грудное молоко, причем мерказолил в большей степени, чем пропилтиоурацил. Однако, по существующим данным, низкие дозы тионамидов (до 15 мг мерказолила и 150 мг пропилтиоурацила), принимаемые женщиной во время кормления груч дью, по-видимому, не влияют на функцию ЩЖ ребенка.
Почему так важно лечить тиреотоксикоз на фоне беременности?
Заболевание беременных тиреотоксикозом повышает риск рождения мертвого ребенка, наступления преждевременных родов или развития преэклампсии. Также отмечается повышение частоты неонатальной смертности и вероятности рождения ребенка с дефицитом массы тела. Декомпенсированный тиреотоксикоз может вызвать и усугубить сердечно-сосудистую недостаточность у матери, а также способствовать развитию тиреотоксического криза во время родовых схваток и потуг.
Следует отметить, что вышеперечисленные осложнения чаще наблюдаются при развитии тиреотоксикоза во время беременности, чем в случае наступления беременности у женщин с ранее леченным ДТЗ. Несомненно, что адекватный контроль р лечение тиреотоксикоза у матери являются главным фактором улучшения прогноза беременное™ и родов.
У детей, рожденных от матерей с декомпенсированным ДТЗ, отмечено повышение риска врожденных пороков развития и других фетальных нарушений (6%). В то же время у детей, чьи матер] во время беременности находились в состояни] медикаментозного эутиреоза на фоне лечения ме тимазолом, частота фетальных нарушений анало гична таковой среди детей здоровых эутиреоидны матерей (< 1%).
В литературе отсутствуют сведения о тератоген ных воздействиях пропилтиоурацила, тогда ка: прием метимазола крайне редко сопровождаете врожденным нарушением развития кожи (aplasi cutis). Исследования интеллектуального развити детей, подвергшихся воздействию тиреостатико во время внутриутробного развития, также не вы явили отклонения от нормальных показателей.
Все эти данные подтверждают, что нелечены] тиреотоксикоз у матери может быть причиной вро жденных пороков развития плода и других ослож нений беременности и что преимущества лечени тиреостатиками превышают какие-либо возмож ные тератогенные эффекты, связанные с этим] препаратами.
У детей, матери которых во время беременност страдали аутоиммунным тиреотоксикозом, може развиться фетальный или неонатальный гипертирео:
Внутриутробный тиреотоксикоз развивается то гда, когда функция зрелой ЩЖ плода стимулиру ется большим количеством иммуноглобулинов и крови матери. Это состояние может развитье только примерно после 25-й недели беременности Фетальный тиреотоксикоз можно установить из мерением частоты сердечных сокращений (выш 160 в минуту), определением уровня ТТГ или ин тегрального уровня ТГ, полученных методом ам ниоцентеза или кордоцентеза, а также УЗИ, позво ляющим установить наличие зоба у плода. длится 2—3 мес, может являться трансплацента! ный пассаж стимулирующих ЩЖ иммуноглобулинов. Клиническими симптомами неонатального тиреотоксикоза являются тахикардия, гиперчувствительность, задержка роста, увеличение костного возраста, зоб (не всегда), преждевременный, краниостеноз, повышенная смертность и заболеваемость.
Неонатальный гипертиреоз требует как можно более раннего и активного лечения тионамидами. Новорожденным назначают метимазол (0,5—1 мг/кг массы тела в день) или пропилтиоурацил (5— 10 мг/кг массы тела в день) в 3 приема. Возможно назначение пропранолола для урежения частоты сердечных сокращений и снижения катехоламиновой активности. При тяжелом заболевании можно давать насыщенный раствор йодида (1 капля раствора в день на протяжении не более 3 нед) для ингибирования высвобождения ранее синтезированных ТГ.
В тяжелых случаях необходимо добавление глюкокортикоидов, которые, помимо общего воздействия, также обладают способностью блокировать конверсию Т4вТ3.
Причинами первичного гипотиреоза у беременных женщин наиболее часто являются хронический аутоиммунный тиреоидит (АИТ) и состояние после резекции ЩЖ по поводу ДТЗ и разных форм зоба. Гипотиреоз вследствие АИТ в большинстве случаев выявляется и компенсируется до наступления беременности, однако иногда его дебют совпадает с беременностью.
С целью выявления АИТ во время беременности необходимо в ранние сроки обследовать беременных с подозрением на дисфункцию ЩЖ на наличие в сыворотке крови антител к тиреоглобулину и тиреоидной пероксидазе.
Как уже описывалось ранее, вследствие иммуносупрессивного действия беременности ранее диагностированный АИТ может иметь тенденцию к ремиссии во время беременности с рецидивом в послеродовом периоде.
Наиболее типичными симптомами гипотиреоза при беременности являются слабость, повышенная сухость кожи, быстрая утомляемость и запоры, однако следует помнить, что эти симптомы могут быть также проявлениями самой беременности в отсутствие понижения функции ЩЖ. Диагноз гипотиреоза при беременности ставят на основании снижения уровня свТ4 и повышения концентрации ТТГ в сыворотке крови.
Подбор адекватной дозы Т4 проводят под контролем уровня ТТГ и свТ4 в сыворотке крови (100—150 мкг Т4 в сутки). До недавнего времени считалось, что беременные женщины с ранее леченным гипотиреозом не нуждаются в повышении дозы Т4 на основании того, что повышенная потребность в гормонах ЩЖ компенсируется увеличением их концентрации в сыворотке крови и уменьшением метаболической конверсии Т4. Однако в настоящее время стало ясно, что женщинам, болеющим гипотиреозом и получающим заместительную терапию Т4, нередко во время беременности необходимо увеличивать дозу Т4.
Вероятными причинами повышения потребности в тг во время беременности могут быть как повышение массы тела с увеличением срока беременности, так и адаптационная регуляция оси гипоталамус—гипофиз—ЩЖ, а также возможные изменения периферического метаболизма Т4 из-за наличия фето-плацентарного комплекса.
Неадекватное лечение материнского гипотиреоза может привести к таким осложенениям беременности, как анемия, преэклампсия, отслойка плаценты, послеродовые кровотечения и нарушения функции сердечно-сосудистой системы. Кроме того, у плода и новорожденного с врожденным гипотиреозом трансплацентарный пассаж материнского Т4 на ранних стадиях беременности может играть критическую роль в нормальном развитии мозга.
Блокирующие антитела к рецепторам ТТГ, переходящие через плаценту к плоду, могут вызывать фетальный и неонатальный гипотиреоз (по аналогии с фетальным и неонатальным гипертиреозом). Важно отметить, что у детей матерей, болеющих гипотиреозом с присутствием антител, блокирующих рецептор ТТГ, имеется повышенный риск заболеть внутриутробным или послеродовым гипотиреозом даже при достижении эутиреоидного состояния матери после проведения заместительной терапии Т4.
Фетальный гипотиреоз сопровождается внутриутробным замедлением роста, брадикардией, запоздалым развитием ядер окостенения, а также нарушением процессов развития центральной нервной системы плода.
Неонатальный гипотиреоз обычно длится в течение 1—4 мес (период полувыведения материнских антител из крови ребенка в среднем составляет 3 нед). Наиболее типичными признаками гипотиреоза в ранний постнатальный период являются переношенная беременность (гестационный возраст > 42 нед), большая масса тела при рождении (> 4 кг), макроглоссия, периферический цианоз и отеки, затруднение дыхания, низкий грубый голос при плаче и крике. Диаметр затылочного родничка превышает 5 мм, период желтухи удлиняется (> 3 дней). В дальнейшем могут отмечаться сонливость, снижение аппетита, пониженная активность, гипотермия, сухость и бледность кожных покровов.
Другими причинами транзиторного гипотиреоза могут быть функциональная незрелость гипота- ламо-гипофизарной системы у недоношенных детей, а также тяжелый йодный дефицит у матери во время беременности и назначение высоких доз тиреостатиков по поводу ДТЗ. Доказанная роль ТТГ в развитии плода, а также влияние ТГ на рост и развитие в неонатальном периоде (особенно в течение 1-го года жизни) обусловливают необходимость проведения скрининга на врожденный (в том числе и транзиторный) гипотиреоз.
Транзиторная гипотироксинемия в большинстве случаев проходит самостоятельно при исчезновении причины, ее вызвавшей. В ряде случаев показано назначение новорожденному Т4 в дозе 10—15 мкг/кг массы тела в день коротким курсом (3—4 нед).
В послеродовом периоде у 4—16,7% женщин с отсутствием в анамнезе заболеваний ЩЖ может развиться послеродовой тиреоидит (ПТ). Этиология этого заболевания до сих пор до конца неясна. Выявленная взаимосвязь между ПТ и выявлением аутоантител к ткани ЩЖ (к тиреоидной пероксидазе и микросомальным антигенам), наличием определенных HLA-маркеров и лимфоцитарной инфильтрации ткани ЩЖ позволяет рассматривать ПТ как разновидность АИТ.
В течение ПТ отмечается определенная фазо- вость. После необязательной фазы деструктивного гипертиреоза, протекающей в виде безболевого асимптомного тиреоидита (1—4-й месяц послеродового периода), примерно в 23% случаев наступает фаза стойкого гипотиреоза (5—7-й месяц послеродового периода).
Клинические проявления гипотиреоза при ПТ обычно типичны (слабость, сухость кожи, склонность к запорам и т. д.). При сканировании ЩЖ отмечается пониженное поглощение радиоактивного изотопа йода. Для ультразвуковой картины ПТ характерны диффузное или мультифокальное снижение эхогенности ЩЖ и структурные изменения, характерные для лимфоцитарной инфильтрации ЩЖ и нарушения тиреоидной морфологии.
При развитии стойкого гипотиреоза назначается заместительная терапия Т4 по обычной схеме.
В настоящее время исследуется взаимосвязь между наличием в послеродовом периоде повышенного титра антител к ткани ЩЖ и послеродовой депрессией. Предполагается, что эти антитела могут модулировать функцию нейротрансмиттеров, а также воздействовать на цитокиновые рецепторы мозга.
В заключение хотелось бы отметить, что своевременное и адекватное лечение заболеваний ЩЖ у беременных женщин способствует как нормальному течению беременности, так и правильному физическому и интеллектуальному развитию ребенка.
Первый триместр: симптомы и развитие ребенка
Добро пожаловать в первый триместр беременности. Это начало прекрасного пути, и естественно, что у вас возникает множество вопросов о том, что вас ждет в ближайшие недели и месяцы. Мы собрали важную информацию о развитии плода в первом триместре, распространенных ранних симптомах беременности и о том, что происходит в этом триместре.
Как долго длится первый триместр?
Первый триместр длится около 13 недель, и фактически он начинается до того, как вы забеременеете.Это связано с тем, что предполагаемая дата родов обычно рассчитывается с первого дня последней менструации (LMP).
Доношенная беременность длится примерно 40 недель, поэтому ваш лечащий врач рассчитает 40 недель с начала вашей последней менструации, чтобы оценить, когда вам нужно родиться. Если вы еще не были у своего поставщика, вы можете использовать наш калькулятор даты родов, чтобы получить быструю оценку. Чтобы узнать больше об этом, прочтите, как далеко вы продвинулись. Имейте в виду, что большинство детей рождаются не точно в срок, который является лишь приблизительным.Скорее, они обычно рождаются в течение двух недель до или после даты. Ваша беременность считается доношенной в начале 39 недель. Триместры беременности состоят из 40 недель. Внимательно посмотрите, что происходит на каждой неделе беременности. Иногда недели беременности делятся на месяцы, но есть некоторые различия в том, как недели сгруппированы в месяцы. Это потому, что 40 недель не делятся четко на 9 месяцев, а также потому, что месяцы обычно немного длиннее 4 недель.
Развитие вашего ребенка в первом триместре
В течение первого триместра беременности то, что начинается с крошечной связки клеток, быстро превращается в эмбрион, а затем в плод размером с большую сливу. В первые несколько недель беременности у вашего малыша сформируются головной и спинной мозг, сердце и крошечные конечности с пальцами рук и ног. Между тем ваша матка становится уютным домом для вашего малыша, который будет питаться развивающейся плацентой и пуповиной.К концу третьего месяца беременности все основные органы и части тела будут на своих местах, хотя и будут иметь крошечные размеры. В первом триместре много всего происходит. Вот несколько наиболее интересных этапов развития плода:
4 недели: имплантация
Клубок быстро делящихся клеток, называемый бластоцистой, имплантируется в матку. Это когда у некоторых будущих мам возникает имплантационное кровотечение. Внутренние клетки станут эмбрионом, а внешние клетки станут плацентой.Плацента будет обеспечивать питание вашего ребенка с этого момента и до его родов.
6 недель: обретение формы
Примерно через шесть-семь недель сердце, легкие и другие ключевые органы начинают развиваться, а голова и конечности также принимают форму. То, что всего несколько недель назад представляло собой клубок клеток, формирует более узнаваемую c-образную форму.
9 недель: в движении
Примерно с 9 недель, ваш малыш, теперь известный как плод, может начать двигаться. Однако вы, вероятно, не почувствуете никакого движения до второго триместра.Чтобы узнать больше об этой теме, прочтите об учащении и движениях плода.
10 недель: пальцы рук и ног
На этой неделе пальцы рук и ног вашего ребенка теряют перепонки и продолжают расти. Скоро ты сможешь их сосчитать!
10 или 11 недель: звук сердца вашего ребенка
Примерно с 10 или 11 недель сердце вашего малыша может биться достаточно громко, чтобы его можно было услышать с помощью ультразвукового допплера, который ваш лечащий врач может провести на следующем приеме.
Что вас ждет в этом триместре
Вот лишь некоторые из вещей, которые вы можете делать или которые могут появиться у вас в первом триместре:
Подтверждение беременности. Если вы испытываете симптомы беременности на ранних этапах, но все еще не уверены, беременны ли вы на самом деле, домашний тест на беременность может подтвердить вашу догадку, но если у вас есть какие-либо сомнения, обратитесь к своему врачу. Если вы еще не нашли поставщика медицинских услуг для беременных, вот несколько советов, которые помогут вам найти кого-нибудь.
Определение срока платежа. Как только вы подтвердите свою беременность, вы захотите узнать, когда родится ваш ребенок, поэтому взгляните на наш удобный калькулятор даты родов. Он может дать вам оценку того, когда ваш ребенок должен родиться, исходя из первого дня вашей последней менструации или даты зачатия. Ваш лечащий врач также может сообщить вам примерную дату родов.
Сообщите партнеру о беременности. Если ваш партнер еще не знает, что вы беременны, возможно, вы ищете забавные способы сообщить особые новости. Вот девять способов сказать партнеру, что вы беременны. Если вы выберете что-то забавное, романтическое или совершенно творческое, вашему партнеру понравится ваш сюрприз!
Обдумывая, когда говорить другим. Когда объявлять о своей беременности близким — это личный выбор, но некоторые будущие мамы предпочитают подождать до конца первого триместра или начала второго, чтобы поделиться новостью.Если вам интересно, когда сообщить об этом своим коллегам или работодателю, ваш поставщик медицинских услуг может дать вам индивидуальный совет.
Испытывает переменчивые эмоции. Некоторым будущим мамам первый триместр беременности кажется довольно сложным. Гормоны беременности могут вызывать более сильные перепады настроения, чем вы привыкли. Совершенно естественно думать о своей беременности иначе, чем вы думали. В следующем разделе мы расскажем об изменении эмоций и о том, как справиться с перепадами настроения.
Преодоление симптомов беременности. Возможно, вам придется столкнуться с некоторыми раздражающими симптомами первого триместра — подробнее об этом ниже. Хорошие новости? Каждый симптом — это напоминание о том, что вы приносите в мир новую жизнь, и каждая неделя беременности приносит что-то интересное и новое. Также полезно напомнить себе, что эти симптомы не будут длиться вечно. На самом деле, первые симптомы беременности обычно проходят во втором триместре, и это может даже сопровождаться приливом дополнительной энергии.
Пройдите на первое дородовое обследование . Как только вы узнаете, что беременны, назначьте свой первый визит к лечащему врачу. Во время беременности вы будете проходить множество медицинских осмотров, чтобы врач мог следить за вашим здоровьем и здоровьем вашего ребенка. Во время этого первого визита ваш врач задаст вам много вопросов о вашей истории болезни, проведет анализы и физический осмотр, а также даст вам приблизительную дату родов. Ваш поставщик медицинских услуг также сможет сообщить вам, когда будут проходить будущие проверки и экзамены.Заранее подготовьте список вопросов, чтобы уйти от этого первого осмотра, получить ответы на все свои вопросы и кому позвонить в нерабочее время, если у вас возникнет срочный вопрос или проблема.
Проведение анализов и УЗИ . В первом триместре вам могут предложить как минимум одно ультразвуковое исследование. С помощью ультразвука ваш лечащий врач может дать вам более точную оценку даты родов и вашей беременности.Вам также могут предложить скрининговые тесты на определенные генетические заболевания, и эти тесты обычно включают анализ крови и ультразвуковое сканирование. Эти скрининговые тесты не являются обязательными, и важно отметить, что они не диагностируют какие-либо конкретные состояния; скорее, они оценивают возможный риск различных состояний. После скринингового теста вы можете выбрать более тщательное диагностическое обследование. Что делать, если делать какие-либо скрининговые и диагностические тесты, — это личный выбор. Ваш поставщик может объяснить вам ваши варианты, включая любые риски и преимущества, чтобы вы могли сделать осознанный выбор.
Узнай, у тебя родятся близнецы. Существует небольшая вероятность того, что вы откажетесь от УЗИ в первом триместре с немного большим, чем вы ожидали. Как правило, УЗИ может показать, беременны ли вы двойней, тройней или более к 12 неделе беременности. Если вы действительно беременны более чем одним ребенком, прочтите наш FAQ о беременности двойней, чтобы получить подробную информацию о беременности двойней.
Становится в курсе. Если это ваш первый ребенок, исследование беременности, родов и развития ребенка может помочь вам почувствовать себя спокойнее и контролировать то, что впереди. Помимо чтения по этим темам, вы также можете поговорить с другими мамами в вашем районе, у которых будет много личных идей и ценный опыт, которыми можно поделиться. Веб-сайт Pampers содержит информацию и советы о беременности и первых трех годах жизни вашего малыша. Для начала ознакомьтесь с предупреждающими знаками, которые нельзя игнорировать во время беременности, и глубоко погрузитесь в свою беременность с помощью нашего еженедельного руководства по беременности.
Узнайте, чем может протекать вторая беременность. Если это не ваша первая беременность, вам может быть интересно, как все может быть иначе на этот раз. Прочтите нашу статью о различиях, которые могут возникнуть во время второй беременности.
Внесение изменений в здоровый образ жизни. Принятие более здоровых привычек сейчас важно не только для вас, но и для вашего ребенка. Придерживайтесь здоровой и сбалансированной диеты, чтобы избавиться от утреннего недомогания и тяги к еде, а также удерживать прибавку в весе во время беременности.Поговорите со своим врачом о ваших потребностях в калориях и питании во время беременности и спросите, нужно ли вам принимать пренатальные витамины. Алкоголь, курение и наркотики могут быть вредными, поэтому лучше избегать их. Что касается этих жизненно важных видов кофе (и плиток шоколада), рекомендуется ограничить потребление кофеина до 200 миллиграммов в день, что эквивалентно чашке джо на 12 унций. Начните тренироваться или продолжайте заниматься спортом после того, как проконсультируйтесь с врачом, чтобы узнать, какие упражнения безопасны для вас во время беременности.
Отдых и расслабление. Строительство новой жизни требует много энергии. И у вас есть еще два триместра, прежде чем вы встретите своего ребенка, так что сберегите свою энергию.
Симптомы первого триместра
Хотя каждая беременность уникальна, вот некоторые из наиболее распространенных симптомов первого триместра:
Эмоциональные взлеты и падения. Первый этап этого путешествия может быть чем-то вроде американских горок, но это неудивительно, поскольку что-то удивительное происходит в вашем животе, и вы находитесь в начале нового путешествие.Прилив гормонов на ранних сроках беременности также может вызвать более сильные перепады настроения, чем вы привыкли. Не удивляйтесь, если вы почувствуете себя немного о беременности иначе, чем вы ожидали. Помимо чувства радость и волнение, вы также можете беспокоиться или беспокоиться о том, как беременность и рождение ребенка изменит вашу жизнь. Об этом полезно поговорить чувства, либо с профессионалом, либо с вашей поддержкой друзей и семья.
Изменения груди и кожи. Гормоны беременности могут сделать вашу грудь тяжелее, немного болезненной или болезненной. Из-за этой дополнительной крови, которая переносится по вашему телу, ваши вены могут быть более заметны через кожу. Между тем, эти гормоны также могут сделать вашу кожу, родинки и родинки или соски немного темнее. Большинство этих изменений постепенно исчезают после родов.
Усталость. Чувство усталости или истощения особенно часто встречается в первом триместре, поскольку ваши гормоны становятся чрезмерно активными.Лучшее, что вы можете сделать, если испытываете усталость во время беременности, — это много отдыхать. Соблюдение здоровой диеты и легкие упражнения также могут помочь вам почувствовать себя лучше.
Тошнота. Тошнота (а иногда и рвота), известная как утреннее недомогание, может появиться в первом триместре. Однако, вопреки названию, он бьет не только по утрам! Постарайтесь думать об утреннем недомогании как об обнадеживающем напоминании о том, что вы беременны. Возможно, вам удастся облегчить некоторые из симптомов, изменив образ жизни, например, избегая еды или запахов, вызывающих тошноту, и ешьте более мелкие и частые приемы простой, нежирной пищи.Вам может быть легче переваривать холодную пищу, чем горячую. Еда или напитки, содержащие имбирь, также могут помочь уменьшить тошноту.
Тяга. Как ни странно, тяга к необычным продуктам обычно не вызывает беспокойства. Однако немедленно поговорите со своим врачом, если вы начнете испытывать тягу к непродовольственным товарам, таким как земля или бумага.
Частое мочеиспускание. Из-за быстрых гормональных изменений и когда органы вашего тела работают более интенсивно, чем обычно, вам может потребоваться мочиться чаще, чем обычно.
Угри. Увеличение выработки масла, вызванное гормонами, может закупорить поры и привести к появлению прыщей у некоторых будущих мам. Умывайтесь дважды в день, покупайте безмасляную косметику и узнайте у врача, какие лекарства могут помочь уменьшить высыпания на коже.
Краткий обзор часто задаваемых вопросов
- Можно ли пить кофеин во время беременности?
Поскольку мало что известно о влиянии кофеина на растущих детей, эксперты рекомендуют ограничить потребление примерно 200 миллиграммами кофеина в день.Это среднее количество в чашке кофе объемом 12 унций.
- Вам нужны витамины для беременных?
Здоровая диета обеспечивает получение необходимых витаминов и минералов во время беременности, но пренатальные витамины, содержащие железо и фолиевую кислоту, могут помочь поддержать рост и развитие вашего ребенка и предотвратить врожденные дефекты.
Посоветуйтесь со своим лечащим врачом, чтобы узнать, какой препарат витаминов для беременных или добавка вам лучше всего подходят.
- Можно ли сделать прививку от гриппа во время беременности?
Да, беременные женщины уязвимы для заражения гриппом, и вакцинация от сезонного гриппа рекомендуется, чтобы защитить вас и вашего ребенка.
- Чего следует избегать в первом триместре беременности?
Вот чего следует избегать во время беременности:
- Следует избегать определенных продуктов во время беременности, включая сырую рыбу и сырые или частично приготовленные яйца и мясо
- Контактные виды спорта и некоторые более рискованные виды спорта, такие как горные лыжи, верховая езда и дайвинг, также не рекомендуются.
- Не лежите на спине, так как в этом положении давление растущей матки может повлиять на приток крови к сердцу.
Это всего лишь несколько примеров. Если вы сомневаетесь в чем-то конкретном, обратитесь за персональным советом к своему врачу.
- Как долго длится первый триместр?
Первый триместр длится с первого дня последней менструации до конца 13 недель беременности.
Контрольный список для первого триместра
Найдите хорошего дородового врача, который может помочь вам на протяжении всей беременности и во время родов.Запишитесь на первую встречу, как только узнаете, что беременны.
Спросите своего поставщика, какие тесты или сканирование рекомендуются для вас на основе вашей истории болезни, и отметьте это в своем календаре.
Узнайте, как можно сделать прививку от гриппа.
Подумайте, подходят ли вам генетические тесты, такие как скрининг затылочной прозрачности и взятие проб ворсинок хориона (CVS).
Проконсультируйтесь с лечащим врачом по поводу приема фолиевой кислоты и витаминов для беременных.
Спросите своего врача, безопасны ли лекарства, которые вы в настоящее время принимаете, во время беременности.
Хотя это редкое состояние, на всякий случай вы можете прочитать о признаках и симптомах внематочной беременности.
Узнайте, на какой отпуск по беременности и родам вы и ваш партнер имеете право.
Просмотрите свои полисы медицинского страхования, чтобы убедиться, что у вас есть необходимое и необходимое страховое покрытие. Если у вас нет страховки для себя или вашего ребенка, перейдите на сайт www.HealthCare.gov, чтобы узнать, что доступно в вашем районе, в том числе бесплатное и недорогое покрытие от Medicaid и Программы медицинского страхования детей (CHIP).
Запишитесь на прием к стоматологу, чтобы обеспечить вам качественную стоматологическую помощь во время беременности.
По мере того, как ваша грудь растет, покупайте примерку бюстгальтера в местном магазине, чтобы убедиться, что ваш размер правильный.
Заведите дневник беременности или книгу воспоминаний, если вы думаете, что хотели бы оглянуться назад в ближайшие годы.
Если хотите, сделайте свой первый снимок живота и решите, в какой день каждого месяца вы будете делать фотографии своего прогресса. Вы можете использовать наши карточки с детскими вехами, чтобы сделать каждое изображение еще красивее.
Ради интереса проверьте свои знания о ранних признаках беременности в нашем опросе.
Начните мозговой штурм и начните составлять короткий список детских имен.
Для получения дополнительной информации подпишитесь на наши регулярные электронные письма:
Как мы написали эту статью
Информация в этой статье основана на рекомендациях экспертов, найденных в надежных медицинских и государственных источниках, таких как Американская академия педиатрии и Американский колледж акушеров и гинекологов.Вы можете найти полный список источников, использованных для этой статьи, ниже. Содержание этой страницы не должно заменять профессиональные медицинские консультации. Всегда консультируйтесь с медицинскими работниками для полной диагностики и лечения.
Ранние признаки беременности: симптомы беременности
Иногда трудно интерпретировать сигналы, которые посылает вам ваше тело. Если вы подозреваете, что у вас появились первые признаки беременности, вы, вероятно, хотите знать наверняка. Здесь мы перечисляем некоторые из ранних признаков беременности, но имейте в виду, что вы можете заметить только некоторые из них.Если вы сомневаетесь, беременны ли вы, это может подтвердить домашний тест на беременность или ваш лечащий врач.
Первые признаки беременности
Каждая беременность уникальна, но вы можете даже испытать определенные признаки беременности еще до задержки менструации. Возьмите это «Я беременна?» Проведите тест и прочитайте некоторые из ранних признаков беременности:
Отсутствие менструального цикла. Одним из самых ранних признаков беременности является задержка менструации, однако, если у вас нерегулярный менструальный цикл, этот признак может ввести в заблуждение.
Имплантационное кровотечение. Кровянистые выделения могут быть очень ранним признаком беременности, так как это может быть имплантационное кровотечение, которое происходит, когда оплодотворенная яйцеклетка прикрепляется к слизистой оболочке матки.
Судороги. Некоторые будущие мамы испытывают легкие спазмы матки в течение первого триместра. Чтобы успокоить нижнюю часть живота, положите обернутую полотенцем бутылку с горячей водой на живот или примите теплую ванну.
Чувство горячего. Повышенный уровень гормонов беременности и ускоренный метаболизм могут привести к повышению внутренней температуры тела, поэтому вы можете чувствовать себя немного теплее, чем обычно. Ваше тело компенсирует это большим потоотделением, чтобы охладить вас.
Сердцебиение. Гормональные изменения также могут вызывать учащенное сердцебиение, но если они длятся более нескольких секунд или происходят часто, обратитесь к своему врачу для проверки, чтобы убедиться, что все в порядке.
Изменения настроения. Выяснение того, что вы беременны, — важная веха, и совершенно естественно ощущать все, от радости и волнения до беспокойства и замешательства. Возможно, вам будет полезно поговорить со своими близкими о своих чувствах.
Вздутие живота и запор. По мере замедления работы пищеварительной системы вы можете чувствовать вздутие живота (как в начале менструации) и запор. Ешьте продукты с высоким содержанием клетчатки, пейте много воды и, если можете, делайте упражнения в течение дня.
Изжога. Это происходит потому, что во время беременности мышцы, не пропускающие пищеварительную кислоту в пищевод, имеют тенденцию расслабляться. Ешьте небольшими порциями, часто и избегайте жареной пищи, цитрусовых, шоколада, а также острой или жареной пищи, чтобы предотвратить изжогу.
Угри. Избыточное производство кожного сала (масла) в коже может вызвать появление прыщей во время беременности. Ежедневно аккуратно очищайте кожу, используйте нежирную косметику и проконсультируйтесь с врачом о безопасных лекарствах от прыщей.
Головокружение. Низкий уровень сахара в крови, стресс и усталость могут вызвать головокружение или обморок. Ешьте регулярно небольшими порциями и старайтесь держать стресс под контролем.
Увеличение веса. Некоторые женщины набирают от 1 до 4 фунтов в первые несколько месяцев беременности, но ваш врач сможет посоветовать вам, как правильно набрать вес во время беременности.
Заложенный нос. На ранних сроках беременности слизистые оболочки носа опухают, высыхают и легко кровоточат.Чтобы облегчить заложенность носа, подумайте об использовании увлажнителя воздуха или попробуйте солевые капли или полоскание солевым раствором и не забывайте пить.
Головные боли. Головные боли могут быть ранним признаком беременности, поскольку уровень эстрогена повышается. Вы также можете испытывать головные боли напряжения, которые могут быть вызваны стрессом или усталостью. Проконсультируйтесь с вашим лечащим врачом о возможных лекарствах; Для большинства беременных женщин ацетаминофен (например, Тайленол) считается безопасным для лечения странной головной боли.
Частое мочеиспускание. Если вам нужно писать чаще, чем обычно, это может быть признаком беременности, так как ваши почки перерабатывают больше жидкости, которая попадает в мочевой пузырь. Однако не пейте меньше воды, так как очень важно поддерживать водный баланс.
Нежная опухшая грудь. Вначале грудь может казаться более нежной и увеличиваться в размерах, но по мере того, как ваше тело приспосабливается к гормональным изменениям, дискомфорт может уменьшаться.
Утреннее недомогание. Это классический симптом беременности, и утреннее недомогание часто начинается примерно через месяц после того, как вы забеременели. У некоторых женщин утреннее недомогание возникает в другое время дня, а не только по утрам, в то время как другие женщины не испытывают его вообще. Ешьте что-нибудь, прежде чем вставать с постели, а затем регулярно ешьте небольшими порциями в течение дня, чтобы поддерживать стабильный уровень сахара в крови.
Тяга или отвращение к еде и чувствительность к запаху. Признаки ранней беременности также включают изменение вкуса, запаха и пристрастия.Соблюдайте сбалансированную диету и поговорите со своим врачом, если вам не хватает непищевых продуктов (например, мела или грязи).
Усталость. Чувствовать усталость во время беременности, особенно в раннем возрасте, — это естественно. Ваше тело усердно работает, чтобы поддержать ребенка, поэтому дайте себе достаточно времени, чтобы отдохнуть и расслабиться.
Изменения кожи. Вы можете заметить изменения пигментации кожи, такие как потемнение кожи вокруг сосков, темные пятна на лице или появление темной линии от пупка до лобковой кости.
У всех женщин появляются симптомы ранней беременности?
Каждая будущая мама и каждая беременность уникальны, поэтому вы можете заметить только некоторые из этих ранних признаков беременности. Например, вы можете заметить некоторые признаки беременности еще до того, как пропустите месячные; в качестве альтернативы, отсутствие месячных может быть первым признаком того, что вы беременны. Более того, симптомы, которые вы заметите во время второй беременности, могут отличаться от тех, что вы испытали в первый раз.
Если вы подозреваете, что беременны, домашний тест на беременность подтвердит это.Если вы испытываете какие-либо симптомы беременности на ранних сроках, но результат теста отрицательный, есть вероятность, что вы беременны. Подождите неделю, а затем снова пройдите тест. Если тест положительный, запишитесь на прием к врачу, чтобы подтвердить беременность. Вы также можете использовать наш калькулятор срока родов, чтобы узнать, как долго вы находитесь в беременности.
Как только ваша беременность будет подтверждена, ознакомьтесь с нашим руководством по беременности, которое включает в себя все самое важное, что вам нужно для навигации по беременности, включая инфографику, контрольные списки, трекеры и многое другое!
Что еще вы можете испытать во время беременности
На протяжении всей беременности ваше тело будет совершать странные и чудесные вещи.Некоторые из этих физических изменений (например, утренняя тошнота) могут исчезнуть, в то время как другие (например, заложенность носа и изжога) могут продолжаться в течение вашей беременности. Вот некоторые из изменений, которые вы можете испытать во втором и третьем триместрах:
Выписка. Липкие, прозрачные или белые выделения из влагалища являются нормальным явлением во время беременности, но обратитесь к врачу, если они приобретут сильный запах или сопровождаются болезненным зудом во влагалище.
Спазмы или боли внизу живота. На поздних сроках беременности у вас могут возникнуть спазмы, которые могут быть результатом боли в круглой связке или «практики» Бракстона-Хикса
Боль в спине . Боли в спине могут быть вызваны гормональными изменениями, увеличением веса и изменением осанки из-за роста живота. Практика правильной осанки, сон на боку и ежедневная физическая активность могут помочь облегчить боль.
Частое мочеиспускание. Хотя более частое мочеиспускание, которое вы могли испытать на ранних сроках беременности, вероятно, исчезнет во втором триместре, к третьему триместру оно может вернуться снова.Это связано с тем, что ваш растущий ребенок проникает глубже в таз, оказывая давление на ваш мочевой пузырь, поэтому вы можете чаще ощущать позывы в туалет.
Зудящая кожа. Везде, где во время беременности ваша кожа растягивается (например, на животе и бедрах), может начаться зуд. Избегайте царапин, используйте хороший увлажняющий крем, примите душ или купайтесь в теплой воде, так как горячая вода может высушить кожу.
Изменения груди . Нежность и припухлость, которые могут возникнуть на ранних стадиях, — это только одно из изменений, которые вы можете увидеть в груди во время беременности.Другие могут включать более темные соски, растяжки и — особенно в третьем триместре — протекающую грудь.
Растяжки. По мере того как ваша кожа растягивается во время беременности, вы можете заметить образование растяжек на таких участках, как живот, бедра, ягодицы и грудь. Медленный набор здорового веса во время беременности может помочь свести к минимуму эти полосы.
Одышка. Ваш растущий ребенок, прижимающийся к вашим легким, может вызвать ощущение одышки.Правильная осанка может дать вашим легким больше возможностей для расширения.
Различные боли. В разные моменты беременности вы можете ощущать разные симптомы, например зубную боль или повышенную чувствительность, варикозное расширение вен или геморрой, опухшие стопы или судороги ног. Узнайте больше о некоторых из этих болей вместе с советами здесь.
В большинстве случаев эти физические неудобства и изменения совершенно нормальны, но есть некоторые признаки, которые нельзя игнорировать, в том числе сильные головные боли, изменения зрения или внезапный отек (отек).Если вы заметили что-то, что вам кажется неправильным, проконсультируйтесь со своим врачом.
Эти ежедневные признаки беременности могут быть довольно утомительными, но совсем скоро наступит срок родов, и вы заберете ребенка домой. Смирение со всеми этими надоедливыми симптомами беременности того стоило! См. Наш Календарь беременности для более подробного описания того, что происходит в течение каждой недели, месяца и триместра. Вы отправляетесь в удивительное путешествие — наслаждайтесь поездкой.
Усталость при беременности: как справиться
Чувствовать усталость в течение беременности — это естественно, поскольку ваше тело приспосабливается к бурю гормонов беременности, а также к физическим изменениям, которые происходят вплоть до срока родов.Однако усталость от беременности будет уменьшаться и уменьшаться в течение триместров: вы можете чувствовать себя более усталым в один месяц и более энергичным в следующий. Узнайте об усталости во время беременности и о том, что вы можете сделать, чтобы чувствовать себя немного менее уставшим.
Усталость в первом триместре
В первом триместре уровень прогестерона резко возрастет, что может вызвать сонливость. Ваш метаболизм также ускоряется и сжигает больше энергии, что также может способствовать усталости на ранних сроках беременности. Более низкое кровяное давление и повышенная выработка крови также истощают энергию, не говоря уже об эмоциональных американских горках, которые могут возникнуть во время беременности.
И не только гормоны могут заставить вас чувствовать себя истощенным. Другие симптомы беременности также могут повлиять на ваш сон, например, утреннее недомогание (которое, несмотря на название, может проявляться и ночью) и частое мочеиспускание. Эти два неприятных симптома могут помешать вам получить достаточно Z, чтобы победить усталость.
Усталость во втором триместре
Второй триместр не зря называют периодом медового месяца беременности. Ваше тело приспособилось к всплеску гормонов беременности, поэтому во втором триместре вы будете чувствовать себя менее уставшим и готовы начать подготовку к приезду вашего малыша.Хотя самая сильная усталость обычно проходит на этом этапе беременности, вы все равно можете часто чувствовать усталость, и это нормально. Слушайте свое тело и постарайтесь расслабиться, когда вам нужен перерыв.
Усталость в третьем триместре
К третьему триместру вы, вероятно, снова почувствуете усталость, когда ребенок станет большим. Вы можете обнаружить, что ваша шишка, а также такие симптомы, как боли в спине и беспокойство, также будут мешать хорошему ночному сну, а давление на ваш мочевой пузырь будет означать, что вам придется чаще ходить в туалет по ночам.
Как справиться с истощением во время беременности
Вам может казаться, что ваше тело прилагает все усилия, чтобы поддержать вашу беременность, что приведет к сильной усталости. Вот как вы можете повысить свой уровень энергии и лучше справиться с усталостью:
Соблюдайте здоровую диету. Иногда усталость может быть связана с дефицитом железа, поэтому вам нужно есть много продуктов, богатых белком и железом. Получение витаминов из фруктов, овощей, яиц, орехов и различных цельных продуктов поможет вам поддерживать энергию в течение дня, но лучше спросить своего врача, может ли вам помочь добавление к ним пренатальных витаминов.Узнайте больше о здоровой диете для беременных и о том, каких продуктов следует избегать во время беременности.
Избегайте обезвоживания. Продолжайте пить много воды в течение дня, но уменьшите количество к вечеру, чтобы избежать частого мочеиспускания ночью.
Поддерживайте режим сна. Постарайтесь выработать привычку ложиться спать и просыпаться в одно и то же время каждый вечер и утро. Если вы чувствуете, что вам нужно больше сна, вы всегда можете вздремнуть в течение дня.Старайтесь спать по крайней мере восемь часов в сутки.
Устройтесь поудобнее в постели. По мере того, как ваша шишка становится больше, вам нужно будет найти правильное положение для сна. Старайтесь спать на левом боку, чтобы улучшить приток крови к ребенку и вашим органам. Используйте подушки, чтобы поддерживать вас между коленями, под животом и за спиной. Держите голову приподнятой.
Оставайтесь активными. Регулярная физическая активность не только помогает предотвратить судороги в ногах, но и дает вам прилив энергии.Поговорите со своим врачом о вариантах упражнений для беременных.
Когда усталость является признаком чего-то еще?
Хотя усталость, как правило, не о чем беспокоиться, иногда она может быть признаком заболевания, требующего внимания. Беременность может увеличить риск анемии, если вы не получаете достаточно железа, и усталость может быть одним из ее симптомов. Ваш практикующий врач сделает анализ крови, чтобы проверить уровень железа.
Если усталость сочетается с постоянным чувством печали и потерей интереса, это может быть признаком внутриутробной депрессии.Примерно от 14 до 23 процентов беременных женщин испытывают депрессию во время беременности, что может быть связано с гормональными изменениями, которые испытывает их тело. Если вы чувствуете, что это может повлиять на вас, обязательно обсудите свои симптомы со своим врачом.
Чувство усталости или истощения является нормальным явлением во время беременности, и важно заботиться о себе и своем ребенке, правильно питаясь и много отдыхая. Мало того, что ваше тело претерпевает различные изменения, но и ваш разум занят мыслями о встрече с малышом и подготовке вашего дома к ее приезду.Вполне естественно, что время от времени вы чувствуете усталость и сонливость.
1 неделя беременности — неделя беременности
1 неделя беременности
Сюрприз! Одна неделя беременности на самом деле вовсе не беременность. Чего-чего?!
Большинство акушеров считают беременность с первого дня последней менструации. Это потому, что овуляцию и зачатие действительно сложно определить, но физические признаки менструации обнаружить гораздо легче. Говоря языком врача, первая неделя беременности означает, что у вас месячные, но вы еще не беременны.Фактически вы не сможете зачать ребенка до второй или третьей недели, в зависимости от продолжительности вашего цикла.
Если вы только что узнали, что ожидаете ребенка, вы можете подумать, что это ваша первая неделя беременности, но, вероятно, вы беременны примерно на 4 неделе. Да уже! (Ваш акушер даст вам более точную оценку, когда вы пойдете на первое дородовое наблюдение.) Пропустите и проверьте неделю 4.
На 1 неделе беременности — помните, что на этой ранней стадии вы испытываете следующие симптомы. типичные для вашего периода, потому что вы на самом деле не беременны.Эти симптомы могут длиться от трех до семи дней и могут включать:
- Вагинальное кровотечение. Ваше тело теряет слизистую оболочку матки, которая была увеличена на случай беременности.
- Боль и спазмы в пояснице. Чтобы освободить слизистую оболочку, ваша матка сокращается, вызывая боль в спине и животе.
- Вздутие живота. Колебания гормонов могут вызвать вздутие живота прямо перед и во время менструации.
- Колебания настроения. Эти гормональные скачки также могут вызвать раздражительность и нанести ущерб вашим эмоциям.
- Головная боль. Многие женщины жалуются на менструальные мигрени, которые также связаны с гормонами. (Сюрприз, удивление). Пакеты со льдом, безрецептурные болеутоляющие и упражнения на расслабление могут помочь облегчить боль.
Внутри вашего недельного живота (помните, что на данный момент вы еще не беременны) ваше тело освобождает слизистую оболочку матки в прошлом месяце и начинает формировать новую, которая (если повезет!) Сохранится и в следующий раз. месячное оплодотворенное яйцо.
Интересный факт: яйца человека — самые большие клетки в организме. Яйцо меньше крупинки перца. Ваше тело будет выделять одно (или, в редких случаях, два) яйца где-то между 10-м и 19-м днем менструального цикла, то есть примерно за 14 дней до ожидаемой следующей менструации. После этого его можно удобрять в течение 12-24 часов. Полезно заниматься сексом даже раньше, поскольку сперма может жить в вашем теле до шести дней.
Первые признаки беременности проявятся не сразу — на самом деле, многие женщины пропускают месячные на 4 неделе, прежде чем начинают чувствовать себя «другими».Но некоторые общие ранние признаки беременности в первые недели после оплодотворения включают болезненность или болезненность груди, тошноту, усталость и частые позывы в туалет.
На первой неделе беременности (иначе говоря, в надежде забеременеть в ближайшее время!) Вы, вероятно, думаете о том, как подготовить свое тело к вынашиванию ребенка. Хорошая идея — начать беременность со здоровым весом и без вредных привычек, таких как курение и употребление алкоголя. Уменьшите потребление кофеина до эквивалента одной-двух чашек кофе (мы говорим о чашках на 8 унций, а не о Venti!) В день.
УЗИ для беременных в течение 1 недели
У вас вряд ли будет УЗИ для беременных в течение 1 недели. Но если вы какое-то время пытались забеременеть и обращались к специалисту по фертильности, возможно, вам делали УЗИ, чтобы проверить наличие миомы, узнать, сколько фолликулов (которые превращаются в яйцеклетки) в ваших яичниках и / или Измерьте толщину слизистой оболочки матки. Если есть какие-либо проблемы, ваш врач может назначить лечение бесплодия, которое поможет вам зачать ребенка.
А теперь приготовьтесь заняться сексом.Тебе нужно зачать ребенка!
Контрольный список для беременных на 1 неделе беременности
Как подсчитывать недели беременности
Вы можете быть удивлены, узнав, что беременны, уже на четвертой неделе беременности. Если при подсчете недель беременности прищуриться, все развалится.
В том, что касается зачатия ребенка, вот что: на самом деле мы не знаем, когда ребенок зачат. (Что ж, если вы делали ЭКО, вы знаете.) Чтобы сравнить результаты и подтвердить данные, медицинским работникам нужен стандарт, поэтому беременность датируется первым днем вашей последней менструации, также известной как LMP (последняя менструация).
Базовая формула: LMP + 280 дней, названная правилом Нэгеле в честь доктора, придумавшего ее в 1800-х годах.
Конечно, стало немного сложнее. Некоторые из нас неправильно помнят первый день последней менструации, а сроки родов действительно важны для понимания результатов беременности. В 2014 году Американский колледж акушерства и гинекологов обновил свои рекомендации, включив в него раннее ультразвуковое исследование ребенка.
На основании вашего LMP вместе с ранним ультразвуковым измерением ваша акушерка или акушер сообщит вам предполагаемую дату родов или EDD.
Некоторые новые модные тесты на беременность позволяют даже определить количество недель беременности дома. Конечно, проконсультируйтесь с врачом, чтобы подтвердить эти результаты.
Насколько точен ваш срок? Поскольку эта оценка используется в качестве ориентира, она не так полезна для каждой отдельной беременности. Срок, скорее всего, следует называть неделей или даже месяцем. Согласно этому британскому исследованию, только четыре процента детей рождаются точно в срок, но 90% рождаются в течение недели до или после.
Первый триместр — с начала до 12 недели. Второй триместр — с 13 по 27 неделю. Третий — с 28 недели до родов.
По мере приближения срока родов вы можете начать считать свою беременность по дням, а не по неделям, например: 39w4 или 39 недель и четыре дня. Если вы зайдете слишком далеко, вы можете даже начать считать часы.
Подпишитесь на наши персональные новости о беременности, которые доставляются еженедельно. Это как советы и рекомендации от лучшей подруги, старшей сестры и акушера в одном лице!
1 неделя беременности — первая неделя беременности
Согласно книгам и Google, у вас первая неделя беременности.
Кроме… сюрприза! На самом деле ты еще не беременна.
Фактически, первым днем вашего менструального цикла считается 1 неделя. Это верно, на самом деле вы не беременны в течение 1 и 2 недель.
1-я неделя беременности начинается в первый день последней менструации.
Хотя вы еще не беременны, первая неделя по-прежнему считается частью девяти месяцев, или примерно 40 недель беременности.
Это означает, что у вас еще есть около двух недель или больше, прежде чем вы сможете вскрыть пакеты с домашними тестами на беременность.Или обратитесь к своему врачу для анализа крови, чтобы узнать, беременна ли вы на самом деле.
Почему меня считают беременной на 1 неделе беременности?
Хотя типичная продолжительность менструального цикла составляет 28 дней, у некоторых женщин циклы могут быть длиннее или короче.
Овуляция обычно происходит в середине цикла, но может измениться на несколько дней.
Эти вариации цикла могут немного усложнить расчет даты зачатия.
Вот почему медицинские работники используют первый день вашей последней менструации, а не даты зачатия.Ваш цикл дает вашему поставщику услуг по уходу за ребенком твердую дату для расчета предполагаемой даты родов.
Средняя продолжительность беременности у человека составляет от 37 до 42 недель после последней менструации. Это означает, что ваша дата родов, которая составляет 40 недель, на самом деле является лишь «приблизительной».
Если вы хотите определить примерный срок родов вашего ребенка, попробуйте калькулятор срока родов BellyBelly, один из наших удобных инструментов для беременных.
Как узнать, беременна ли я через 1 неделю?
Поскольку у вас начало менструального цикла, вы не чувствуете ранних признаков беременности в течение как минимум 2–3 недель.
Симптомы ПМС могут быть похожи на симптомы ранней беременности. Но помните, что эти симптомы не связаны с беременностью; они, скорее всего, связаны с менструацией.
Вы не узнаете, были ли ваши попытки забеременеть успешными, раньше, чем через две недели после овуляции, или примерно в то время, когда вы пропустите следующую менструацию.
Если вы планируете зачать ребенка или пытаетесь зачать ребенка, обязательно прочтите статью «BellyBelly» «Контрольный список перед зачатием — как подготовиться к беременности» .
Беременность — запланированная или незапланированная — меняет жизнь.
Это могут быть американские горки решений и эмоций.
Люди по-разному реагируют на идею завести ребенка и стать родителями. Вы можете беспокоиться о финансах и своей карьере или задаваться вопросом, готовы ли вы вообще стать родителем.
Иногда бывает довольно сложно справиться со всеми различными чувствами, связанными с рождением ребенка.
Вы можете поговорить с близким другом, членом семьи или поставщиком медицинских услуг или попробовать вести дневник.Это поможет вам обработать все свои мысли и чувства.
Что происходит на первой неделе беременности?
Хотя мы знаем, что на первой и второй неделях беременности нет, давайте посмотрим, что происходит с вашим телом на первой неделе беременности.
Менструальная фаза матки
Если срок беременности составляет 1 неделю, значит, у вас менструальный цикл.
Менструация начинается из-за падения уровня прогестерона, которое происходит, когда оплодотворенная яйцеклетка не имплантируется в слизистую оболочку матки.
Если оплодотворенная яйцеклетка не имплантируется, ваша матка выделяет кровь и ткани из слизистой оболочки матки или эндометрия. Это кровотечение мы называем «периодом».
По окончании менструации уровни прогестерона и эстрогена снова повышаются. Это приводит к утолщению эндометрия в рамках подготовки к возможной имплантации оплодотворенной яйцеклетки.
Фолликулярная фаза яичника
Если срок беременности составляет 1 неделю, в яичниках также происходит другая фаза.Это называется фолликулярной фазой и происходит одновременно с менструальной фазой.
Фолликулярная фаза длится с 1 дня менструации до овуляции.
Это когда фолликулостимулирующий гормон (ФСГ) высвобождается из гипофиза в вашем мозгу.
ЗатемФСГ стимулирует ваш яичник к росту 6-12 фолликулов.
Фолликулы содержат маленькие незрелые яйца или яйцеклетки, которые начинают созревать, готовясь к выходу яйцеклетки.
По мере созревания яиц фолликулы вырабатывают эстроген, который сигнализирует гипофизу о выработке лютеинизирующего гормона (ЛГ).
Затем высвобождаетсялютеинизирующий гормон. Это вызывает высвобождение наиболее зрелой яйцеклетки и наступление овуляции.
Это этакая гонка между яйцами!
После выхода яйцеклетки у сперматозоидов есть примерно 24 часа, чтобы добраться до яйцеклетки и оплодотворить ее.
Мы больше поговорим об овуляции, когда поговорим о второй неделе беременности.
1 неделя беременности — симптомы
Поскольку вы еще не забеременели, в течение 1 недели симптомы беременности отсутствуют.
У вас не появятся первые признаки беременности до 4–5 недель после начала последней менструации или примерно во время задержки менструации.
В течение 1 недели у вас могут появиться признаки, похожие на признаки ранней беременности, такие как болезненность груди, тяга к еде и перепады настроения.
Но помните, что это больше связано с вашим периодом, чем с беременностью.
Если вы планируете забеременеть, признаки беременности уже не за горами; они просто еще не происходят.
Живот на 1 неделе беременности
Хотя технически вы еще не беременны, ваш живот на 1 неделе беременности отделяет слизистую оболочку матки от цикла прошлого месяца и готовится к потенциальной беременности.
Некоторые женщины в это время испытывают вздутие живота и дискомфорт.
1 неделя беременности уровень ХГЧ
Поскольку оплодотворенная яйцеклетка еще не имплантирована, в вашей моче не будет обнаруживаемых уровней ХГЧ.Так что нет смысла делать тест на беременность на первой неделе беременности.
Если вы пытались забеременеть и отслеживаете базальную температуру тела, вы можете заметить, что диаграмма остается повышенной после даты ожидаемой вами менструации.
Это будет самое раннее время, когда можно будет пройти домашний тест на беременность, если хотите.
1 неделя беременности — ваш ребенок
На первой неделе беременности ваш будущий ребенок все еще представляет собой небольшое одноклеточное яйцо, скрывающееся в одном из множества фолликулов в одном из ваших яичников.
Это яйцо называется яйцеклеткой и видно только невооруженным глазом. Он совершенно не осознает, что вот-вот произойдет.
На следующей неделе, после того, как яйцеклетка была выпущена из фолликула, и если она оплодотворена спермой, происходит зачатие.
Затем он пройдет по вашей фаллопиевой трубе, прежде чем осесть в эндометрии вашей матки. Примерно через 40 недель после этого ваш ребенок родится.
Если вы пытаетесь зачать ребенка, это прекрасное время, чтобы начать подготовку своего тела к потенциальной беременности, добавив в свой рацион питательные продукты и добавки.
Добавки, которые вы можете начать принимать каждый день, — это поливитамины, 400 мкг фолиевой кислоты (в форме фолиевой кислоты) и жирные кислоты омега-3.
Фолиевая кислота — очень важная добавка, которую следует принимать, когда вы пытаетесь забеременеть.
Он может снизить риск серьезных врожденных дефектов, таких как анэнцефалия и расщелина позвоночника, для вашего ребенка.
Хороший пренатальный витамин должен содержать фолиевую кислоту, и его следует принимать, как только вы начинаете пытаться зачать ребенка.
Вы можете узнать больше о фолиевой кислоте и фолиевой кислоте и о том, как они могут принести пользу вам и вашему ребенку, в Folate — Почему это так важно до и во время беременности.
Женщины также часто испытывают дефицит витамина D, который является важным витамином для репродуктивного здоровья женщин. Ваше тело и ваш ребенок получат большую пользу от не менее 2000 МЕ этого витамина каждый день.
Регулярные упражнения также очень полезны для вашего здоровья, вашего тела и вашего ребенка, когда вы пытаетесь забеременеть и во время беременности.
Если вы планируете беременность, возможно, сейчас самое подходящее время, чтобы начать новый распорядок дня.
Питательная диета, пищевые добавки и упражнения также отлично подходят для психического здоровья.Планирование беременности иногда может быть немного утомительным.
Эти вещи могут достаточно хорошо питать ваше тело, чтобы дать расслабление и душевный покой в то, что может быть тревожным моментом в жизни женщины.
Предоставляя надлежащую медицинскую информацию и семейный анамнез, вы помогаете своему врачу или акушерке дать дополнительные рекомендации для вашего тела и вашего ребенка.
1 неделя беременности — для мужчин
Слушайте, ребята! Если вы и ваш партнер пытаетесь зачать ребенка, вы можете повысить шансы на зачатие в течение следующих недель или двух.
Сокращение употребления кофеина, алкоголя, курения и нездоровой обработанной пищи (сахара и зерновых продуктов) может оказать положительное влияние на ваше здоровье и фертильность.
Вот еще несколько «вещей, которые вам следует знать», которые могут дать вам импульс прямо сейчас.
- Стресс может помешать производству спермы. Высыпайтесь и попробуйте расслабляющие техники, такие как массаж или точечный массаж, чтобы снять стресс. Уменьшение потребления кофеина может помочь надпочечникам отдохнуть.
- Исследования показали, что у мужчин, которые едят соевые продукты, может быть более низкая концентрация сперматозоидов, чем у мужчин, которые не едят соевые продукты. Избегайте сои!
- Другое исследование, опубликованное в Fertility and Sterility , показало, что ваш мобильный телефон также может влиять на вашу фертильность. Они обнаружили, что у мужчин, которые использовали устройство громкой связи с мобильным телефоном и держали телефон близко к яичкам, ухудшалось качество спермы.
- Плотно прилегающее нижнее белье или условия, в которых может произойти перегрев, например, горячая ванна, также могут оказать негативное влияние на выработку спермы.
- Женский оргазм, хотя и не является необходимым для гарантии зачатия, безусловно, может повысить шансы на успешную имплантацию оплодотворенной яйцеклетки.
- Сохранение близости и связи при планировании зачатия и во время беременности очень важно.
МАКСИМИЗИРУЙТЕ свои шансы на роды, которых хотите … МИНИМИЗИРУЙТЕ свои шансы на
разочаровывающий или травмирующий опыт родов. Учитесь у некоторых из австралийских
лучшие педагоги — вы почувствуете себя БОЛЕЕ УВЕРЕННЫМ по пути к рождению.
ВЫ МОЖЕТЕ ОТНОСИТЬСЯ К ИСТИНЕ? Нажмите, чтобы узнать…
Чего ожидать в первом триместре к
неделеОбычно беременность длится около 40 недель, начиная с первого дня последней менструации до даты родов. Он разделен на три части, называемые триместрами. Большинство людей называют беременность продолжительностью «девять месяцев», хотя на самом деле это 10 лунных месяцев из 28 дней более или менее, включая два до того, как яйцеклетка будет оплодотворена и имплантирована в вашу матку.
Если вы планируете забеременеть или пытаетесь завести ребенка, вы можете предпринять следующие действия, чтобы подготовить свое тело, свою семью и свой бюджет к важному дню рождения ребенка.
Контрольный список до того, как вы забеременеете или если вы пытаетесь забеременеть.
Проконсультируйтесь с врачом о лекарствах, которые вы принимаете.
Если вы принимаете лекарства для лечения хронического заболевания, не останавливайтесь самостоятельно, а сразу обратитесь к врачу и пересмотрите свои лекарства.Узнайте, что безопасно принимать при продолжающейся беременности. Некоторые лекарства, витаминные добавки, лекарства, отпускаемые без рецепта, и даже лечебные травы могут нанести вред растущему плоду. Многих из них следует избегать во время беременности.
Бросьте курить и принимать запрещенные наркотики.
Курение сигарет и прием любых «уличных» наркотиков, включая употребление марихуаны, увеличивает риск проблем во время беременности, включая низкий вес при рождении, выкидыш, мертворождение и другие серьезные проблемы.Плод особенно чувствителен к никотину, который проходит через плаценту и замедляет его рост. Первый триместр беременности — это время, когда плод подвергается наибольшему риску вреда от таких веществ, как алкоголь, наркотики и никотин. Попросите вашего партнера бросить курить и также употреблять наркотики, особенно рядом с вами и вашим ребенком. Чтобы снизить риск врожденных дефектов, по возможности не стоит загораться.
Прекратить употребление алкоголя.
Даже один алкогольный напиток в день увеличивает вероятность снижения массы тела при рождении и увеличивает риск нарушения обучаемости и гиперактивности у ребенка.Никто не знает, почему это так, поэтому лучше полностью избегать употребления алкоголя.
Уменьшите потребление кофеина.
Исследования Американского конгресса акушеров и гинекологов связывают высокое потребление кофеина с выкидышем и другими проблемами во время беременности. Они советуют будущим мамам ограничить потребление кофеина не более 200 мг в день, что примерно эквивалентно одной чашке кофе на 11 унций. Горячий чай — отличный переход от двойного эспрессо-латте.
Начните принимать витамины для беременных, прежде чем забеременеть.
Попросите врача прописать вам витамины для беременных до того, как вы забеременеете. Фолиевая кислота до зачатия и в течение первого триместра беременности жизненно важна для предотвращения врожденных дефектов нервной трубки, таких как расщелина позвоночника.
Пройдите полное обследование, чтобы убедиться, что ничто не может повлиять на вашу беременность.
Выявление и определение этих факторов до того, как вы забеременеете, позволяет управлять ими и увеличивает шансы на здоровую беременность и здорового ребенка.Ваш врач спросит о диете, образе жизни, медицинском и семейном анамнезе, прошлых беременностях, лекарствах и других лекарствах, которые вы принимаете, и проведет тщательный медицинский осмотр.
Ваше здоровье, питание и существующие условия жизненно важны для роста и развития эмбриона в течение первых нескольких недель беременности, когда формируется большинство основных систем и органов организма. Имеющиеся у вас заболевания, такие как диабет, высокое кровяное давление, судороги и депрессия, могут вызывать проблемы во время беременности.Эти условия необходимо обсудить с врачом, прежде чем вы попытаетесь забеременеть.
Управляйте своим весом.
Имеются убедительные доказательства того, что женщины с избыточным или недостаточным весом имеют больше проблем с зачатием, чем женщины, вес которых близок к своему соответствующему. Внесите изменения в свой рацион и уровень активности до того, как забеременеть, чтобы эти изменения стали привычками уже после вашего зачатия.
Оцените любые факторы окружающей среды, которые могут повлиять на вашу беременность.
Многие женщины работают с токсичными химикатами дома и на работе. Химикаты для уборки сада и дома, растворители, радиация, свинец, ртуть и другие химические вещества на работе — частые виновники, которые могут быть опасными во время беременности. Они могут затруднить беременность или могут нанести вред плоду.
Устранение любых инфекций или заболеваний, передающихся половым путем.
Болезни, инфекции и ЗППП могут нанести вред как матери, так и развивающемуся плоду. Некоторые из них могут даже вызывать болезни и врожденные дефекты или передаваться ребенку.Они могут повлиять на вашу способность забеременеть. Для вас и вашего партнера лучше всего пройти обследование и пройти курс лечения, прежде чем вы попытаетесь забеременеть. Некоторые вакцины могут предотвратить инфекции, но некоторые из них небезопасны для использования во время беременности. Ваш врач может посоветовать вам, что делать.
Избегайте продуктов, которые могут быть опасными для вас или плода.
Продукты, которые могут содержать токсины, паразитов или бактерии, такие как недоваренное мясо, непастеризованный мягкий сыр, сырые яйца, суши, сырые устрицы или другие сырые моллюски, рыба с высоким содержанием ртути или сырые ростки, особенно опасны.Избегайте гастрономических салатов, хот-догов, мясных обедов, копченостей и мясных спредов. В них обычно переносятся паразиты и бактерии, если они не были тщательно подготовлены.
Ешьте максимально здоровую пищу, чтобы подготовить свой организм к беременности.
Наполните свою кухню здоровой пищей, в том числе разнообразными белками, фруктами, макаронными изделиями из нескольких злаков, йогуртами и овощами. Вашему организму потребуется много питательных веществ, чтобы вырастить ребенка и обеспечить его энергией. Хотя вы можете получить много витаминов из витаминов для беременных, ваши калории и большая часть ваших питательных веществ должны поступать из пищи.Подробнее о наборе веса при здоровой беременности читайте здесь.
Поговорите со своим партнером о воспитании детей.
Разработайте план воспитания, включая обсуждение ваших родительских ценностей, того, как, по вашему мнению, следует воспитывать и дисциплинировать детей, как вы будете делиться домашними делами, включая кормление посреди ночи и т. Д.
Начать составление бюджета на ребенка.
Новорожденные приходят с расходами — подгузники, одежда, еда, игрушки, детское снаряжение. Внесите корректировки в бюджет до того, как забеременеть, а также откройте сберегательный счет для своего будущего ребенка.
Посмотрите на правила вашего работодателя в отношении отпуска по беременности и родам / отпуска для отца и на то, как они могут повлиять на ваш доход (-ы).
Большинство ожидающих родителей запрашивают отпуск не позднее, чем за 30 дней до его использования, а многие просят его за несколько месяцев. Также подумайте, вернетесь ли вы к работе или останетесь дома с ребенком. Узнайте, предлагает ли ваш работодатель подходящие для семьи условия работы или дневной уход на рабочем месте. Посмотрите, покрывает ли ваш полис по краткосрочной нетрудоспособности отпуск по беременности и родам или отцовский отпуск на время родов и восстановления.
Узнайте, что вам нужно сделать, чтобы добавить ребенка в свой полис медицинского страхования.
Обычно существуют строгие сроки и требования к документации для добавления новорожденного в страховой полис. Имейте в виду, что большинство страховых полисов не добавляют автоматически новорожденных к страховым полисам их родителей.
Контрольный список для получения положительного результата домашнего теста на беременность
Убедитесь, что вы действительно беременны.
Домашние тесты на беременность обычно позволяют точно определить беременность через неделю после пропуска менструации.Если тест показывает отрицательный или очень слабый положительный результат, подождите еще неделю и пройдите еще один тест.
Продолжайте следить за тем, чтобы ваши занятия были безопасными для беременных.
Избегайте опасных химикатов, свинца, ртути, радиации, растворителей и рентгеновских лучей. Если вы пытаетесь забеременеть, вам может потребоваться внести изменения в свои должностные обязанности, чтобы избежать их.
Создайте здоровый сон и старайтесь высыпать больше, когда можете.
На ранних сроках беременности вы можете чувствовать себя более истощенным, чем вы думали.Спите, если вам нужно поспать, и не извиняйтесь за это. Ваше тело претерпевает огромные изменения и нуждается в отдыхе.
Обратитесь к врачу для получения дополнительных пренатальных анализов.
Ваш врач предложит вам различные пренатальные скрининговые тесты в течение первого триместра. Они могут дать информацию о риске у вашего ребенка врожденных дефектов, синдрома Дауна и других хромосомных дефектов. Один тест — забор проб ворсинок хориона (CVS) — обычно проводится примерно на 11–12 неделе беременности.
Узнайте, что указывает на проблемы во время беременности.
Вы почувствуете много новых ощущений, болей и болей, когда вы беременны. Может быть трудно определить, что указывает на проблему, а что является нормальным. Некоторые вещи могут вызывать проблемы в зависимости от того, как долго вы беременны, или если у вас есть определенные другие заболевания. Ваш врач может помочь вам понять, что является нормальным в вашей ситуации.
Приготовьтесь услышать сердцебиение ребенка.
Иногда во время одного из дородовых посещений врача, обычно между девятью и двенадцатью неделями, вы можете услышать сердцебиение вашего ребенка с помощью допплеровского монитора плода.Вероятно, вы не сделаете свое первое УЗИ до 16-20 недель, хотя некоторым женщинам нужно сделать его уже через четыре или пять недель, если им нужны другие тесты.
Подумайте, когда вы расскажете людям о своей беременности.
Сообщать другим людям о своей беременности — это очень личный выбор. Многие женщины любят дождаться второго триместра, когда риск выкидыша значительно снизился. Другие женщины говорят людям, как только они узнают наверняка, что тест положительный.Если у вас частое утреннее недомогание или другие осложнения, или ваша работа потенциально опасна для вашей беременности, вам, возможно, придется сообщить об этом некоторым людям раньше.
Покупка одежды для беременных.
Многие женщины испытывают болезненные ощущения в груди во время беременности, и часто это начинается в начале первого триместра. Поддерживающий хлопковый бюстгальтер для беременных обеспечивает дополнительную поддержку, поэтому вы можете примерить несколько, чтобы проверить, помогут ли они. Ваша грудь может увеличиться на размер или два, особенно если это ваша первая беременность.На более поздних сроках беременности ваш живот расширится, и вам понадобится нижнее белье для беременных. Некоторые женщины предпочитают трусы, бикини или даже трусики для комфорта во время беременности.
Получайте полноценное питание, даже если у вас утреннее недомогание.
Делайте все возможное, чтобы придерживаться полноценной диеты, даже если тошнота и утреннее недомогание затрудняют это. По крайней мере, оставайтесь хорошо увлажненными и ешьте, когда можете.
Определите срок своей беременности.
Определите дату родов, даже если это не будет точным прогнозом.Статистика показывает, что только около 5 процентов женщин рожают точно в запланированный срок. Большинство женщин рожают в течение одной или двух недель до или после этой даты. Почти каждая восьмая женщина рожает преждевременно, то есть за три или более недель до предполагаемой даты родов.
Вам нужно решить, когда делиться новостью. Многие женщины предпочитают подождать до окончания первого триместра, когда риск выкидыша значительно снизится. Вы можете рассказать об этом близким, другим детям и своему работодателю в разное время.
У большинства женщин видимые признаки беременности начинают проявляться в конце первого триместра или в начале второго триместра.
Что происходит с вашим телом в первом триместре и что вам следует делать?
- Ваш живот будет увеличиваться по мере продвижения беременности. Вы наберете вес. Ваш врач расскажет вам о ваших целях по увеличению веса.
- Ваша грудь станет больше, возможно, на размер чашки или больше, если это ваша первая беременность.Они также могут стать болезненными или чувствительными.
- Ваша кожа может измениться. Он может стать светлее, темнее или даже появиться прыщи.
- Ваши волосы могут стать гуще, а ногти — быстрее.
- Во время беременности количество крови в вашем теле увеличится на 50 процентов. Многие женщины сообщают, что у них всегда бывает заложенный нос во время беременности.
- Вам придется чаще мочиться. Это комбинация усиленного кровотока в вашем теле, а также растущей матки, давящей на мочевой пузырь.
- Вы, вероятно, будете чувствовать сильную усталость во время беременности. Сон может быть трудным или очень неудобным, особенно когда ваш живот становится больше. Вам также могут сниться более частые или необычные сны.
- Истории о странной тяге к еде тоже правдивы. Тяга, а также отвращение к еде очень распространены во время беременности.
- Изжога, головные боли, боли в пояснице, судороги ног, опухшие ступни и руки, тошнота, головокружение и другие жалобы являются обычным явлением во время беременности.Женщины обычно сообщают, что чувствуют себя лучше всего во втором триместре. Некоторые женщины говорят, что чувствуют себя прекрасно все время беременности.
Управляйте своими эмоциями во время беременности.
Беременность и сопутствующие ей гормональные изменения могут вызывать ряд эмоций, иногда все одновременно. Даже если вы взволнованы по поводу беременности, это также может добавить стресса в вашу жизнь. Есть о чем беспокоиться, в том числе о своем здоровье и здоровье ребенка, финансах, работе и многом другом.Вот чего ожидать от вашего эмоционального состояния во время беременности.
- Перепады настроения в норме. Используйте своих близких и друзей для поддержки и понимания. Если перепады настроения становятся слишком сильными, поговорите со своим врачом. Около 10 процентов женщин сообщают о том, что они боролись с депрессией во время беременности.
- Беременность изменит ваши отношения с друзьями, семьей и партнером как до, так и после рождения ребенка. Это больше всего изменит ваши отношения с партнером.Изменится даже ваши отношения с незнакомцами, поскольку они будут пытаться дотронуться до вашего живота, задавать назойливые вопросы и давать советы. Вам, вероятно, следует придумать план, как реагировать на эти проблемы.
- Беременность может повлиять на вашу сексуальную жизнь, даже если секс во время беременности обычно полностью безопасен. Беременность может усилить или ослабить ваше половое влечение.
- Ваша беременность также может повлиять на вашу работу. В зависимости от вашего рабочего графика, вашего здоровья и самочувствия вам, возможно, придется изменить свой график.Некоторые будущие матери могут работать вплоть до родов, в то время как другим нужно сначала взять отпуск, чтобы отдохнуть.
Учимся справляться с утренней тошнотой.
К сожалению, «утреннее недомогание» не всегда ограничивается только утром. У некоторых женщин симптомы ухудшаются по утрам, а затем улучшаются в течение дня. У других симптомы проявляются в любое время, а у других они длятся весь день. Интенсивность симптомов варьируется от женщины к женщине и от беременности к беременности у одной и той же женщины.Он поражает около 75 процентов беременных женщин в течение первого триместра.
В более легких случаях может помочь простой, небольшой прием пищи в течение дня. Бледная еда комнатной температуры может помочь, а также имбирный эль, приготовленный из настоящего имбиря. Некоторым женщинам полезно перекусить крекерами в течение дня, даже до того, как они встанут утром с постели.
Если вы ничего не можете подавить или худеете, вам нужно поговорить с вашим акушером. Они могут попросить вас принять лекарство от тошноты или добавки B6, которые безопасны и эффективны во время беременности.Даже легкие случаи тошноты могут утомить вас, а круглосуточная рвота доставляет неудобства и утомляет. Поговорите со своим врачом о своих симптомах и способах облегчения.
Обычно женщины обнаруживают, что утреннее недомогание заканчивается примерно к 14-й неделе беременности. У небольшого процента женщин симптомы появляются и исчезают до родов. Врачи не установили, что вызывает утреннее недомогание, но, вероятно, это совокупность всех изменений, происходящих в вашем теле.
Возможные виновники утреннего недомогания:
- Хорионический гонадотропин человека (ХГЧ) .Этот гормон быстро повышается на ранних сроках беременности и является веществом, используемым для определения беременности по анализам мочи. Врачи не уверены, как именно ХГЧ способствует возникновению тошноты, но считают это серьезным подозрением, потому что время подходящее. Тошнота у беременных женщин имеет тенденцию достигать пика примерно в то же время, когда уровень ХГЧ достигает пика. Кроме того, у женщин, у которых есть условия, которые приводят к более высокому уровню ХГЧ, например, беременные, чаще всего тошнота и рвота.
- Эстроген .Уровень эстрогена также быстро повышается на ранних сроках беременности, поэтому он также считается возможной причиной утреннего недомогания.
- Чувствительность к запахам и более сильное обоняние . Многие недавно беременные женщины чувствуют себя подавленными запахами. Определенные запахи вызывают у них рвотные рефлексы. Некоторые исследователи считают, что это результат уровня эстрогена, но это не было доказано.
- Чувствительный желудок . У некоторых женщин живот более болезненный, чем у других, и они могут быть более чувствительны к изменениям на ранних сроках беременности.Некоторые исследования также предполагают, что женщины с желудочной бактерией H. pylori, связанной с ГЭРБ, также могут иметь утреннее недомогание.
У вас также больше шансов испытать тошноту и рвоту во время беременности, если к вам относится следующее:
- У вас близнецы или близнецы. Это может быть связано с более высоким уровнем гормонов беременности в вашем организме.
- Вы несете девушку. Многочисленные исследования показали, что около 55 процентов женщин с тяжелым утренним недомоганием в первом триместре беременности вынашивают девочек.
- У вас было утреннее недомогание во время других беременностей.
- У вас была тошнота или рвота как побочный эффект приема противозачаточных таблеток на основе эстрогена.
- У вас в анамнезе укачивание или головокружение.
- У вашей матери или сестер было утреннее недомогание.
- У вас в анамнезе мигрень.
Как тошнота и рвота влияют на ребенка?
Легкая или умеренная тошнота и периодическая рвота из-за утреннего недомогания обычно не угрожают здоровью ребенка.Даже если вы не набираете вес в течение первого триместра, это обычно не проблема, если вы остаетесь гидратированным и можете съесть немного еды. В большинстве случаев аппетит возвращается, и вы начнете набирать вес, как только тошнота пройдет.
Проблемы возникают, когда тошнота и рвота удерживают вас от сбалансированного питания в течение длительного времени. Убедитесь, что вы принимаете витамины для беременных, чтобы получить необходимые питательные вещества. Сильная или продолжительная рвота связана с рождением детей с низкой массой тела, преждевременными родами и новорожденными меньшего размера.По данным BabyCenter, крупное исследование женщин, госпитализированных из-за рвоты, показало, что те, кто смог набрать не менее 15 фунтов во время беременности, имели не худшие результаты, чем другие беременные женщины.
Если у меня нет утреннего недомогания, означает ли это, что у меня больше шансов на выкидыш?
BabyCenter сообщает, что несколько исследований показывают, что у женщин, у которых случился выкидыш, меньше шансов испытывать тошноту. Предположительно, это связано с более низким уровнем гормонов беременности в их системах из-за того, что плацента или плод не развиваются нормально.Тем не менее, у многих женщин беременность протекает нормально, при этом тошнота или рвота практически отсутствуют. Считайте, что вам повезло, и не беспокойтесь, если вы не страдаете от утреннего недомогания, пока акушер дает вам согласие.
Когда мне следует поговорить с врачом о сильной тошноте и рвоте?
Тошнота и рвота, которые становятся настолько сильными, что мешают удерживать пищу или жидкость, даже воду, сок, витамины для беременных или лекарства, называются гиперемезисом беременных. Если ваша ситуация становится настолько серьезной, пора поговорить с врачом.В другой раз, когда можно позвонить врачу по поводу тошноты и рвоты, можно позвонить по номеру
.- Вы потеряли два или более фунтов стерлингов
- У вас появляется тошнота или рвота после девятой недели беременности, или они продолжаются на пятом месяце беременности
- Вас рвет кровью
- При вставании кружится голова
- У вас есть признаки обезвоживания, включая темную мочу или нечастое мочеиспускание
- У вас боль в животе, головная боль, жар или припухлость в передней части шеи
Если ваше состояние станет настолько тяжелым, врач может попросить вас отправиться в больницу, чтобы вы могли получить внутривенные вливания и лекарства.
Что такое надлежащий дородовой уход?
Как только вы получите положительный результат домашнего теста на беременность, запишитесь на первую консультацию к врачу. Будьте готовы, отметив дату вашей последней менструации, а также любые вопросы, которые у вас есть. Ваш врач расскажет вам о вашей беременности и расскажет о ситуациях, которые могут возникнуть в следующие месяцы.
Вы узнаете о скрининге в первом триместре на хромосомные аномалии, скрининге ДНК и многом другом. После этого вас, вероятно, будут видеть каждые четыре недели, примерно за месяц до установленной даты.Большинство женщин посещают от 10 до 15 человек. Посещайте их все, даже если чувствуете себя хорошо. Ваш врач проверит ваше здоровье, а также здоровье вашего ребенка.
Что происходит с плодом в первом триместре беременности?
Одна из самых захватывающих вещей в беременности — это следить за тем, что происходит с ребенком. В течение первого триместра все может показаться подавляющим. Все происходит быстро. Ваши гормоны сходят с ума, поскольку они приказывают вашему телу питать плод еще до того, как вы узнаете, что беременны.
Развитие плода в первом триместре по неделям.
Хотя развитие плода обычно идет предсказуемым курсом, начиная с момента зачатия, имейте в виду, что измерения являются приблизительными. Вот что вы можете ожидать в течение первых 14 недель развития вашего ребенка:
Первый триместр, недели 1 и 2:
Несмотря на то, что первые две недели отводятся на вашу беременность, зачатие обычно происходит примерно через две недели после первого дня последней менструации.Чтобы определить приблизительную дату родов, отсчитайте 40 недель с начала последней менструации. Таким образом, ваши месячные будут считаться частью вашей беременности, даже если в то время вы явно не были беременны.
Овуляция происходит в период от 11 до 21 дня после начала последней менструации. Когда происходит половой акт, несколько сотен миллионов сперматозоидов перемещаются из влагалища в матку и в маточные трубы, где они встречаются с яйцеклеткой. Как только сперматозоиды проникают в яйцеклетку, они объединяются, образуя зиготу — одноклеточную основу для того, что в конечном итоге станет ребенком.
Оплодотворенной яйцеклетке требуется день или два, чтобы пройти через маточную трубу в матку, при этом клетки делятся на этом пути. В течение этого времени он называется морулой, а затем по мере роста бластоцисты.
Первый триместр, 3 неделя гестационного возраста (1 неделя развития плода)
К тому времени, когда клубок клеток достигает матки, он разделяется на два слоя. Внутренний слой станет эмбрионом, а внешний слой — зародышевым мешком и плацентой.Как только бластоциста достигает матки, примерно через 6–12 дней после оплодотворения, она встраивается в слизистую оболочку матки. Так начинается эмбриональная стадия беременности. В это время эмбрион проходит основной этап роста. Начинают развиваться спинной мозг, головной мозг и желудочно-кишечный тракт. Клубок клеток превратился в эмбрион размером с булавочную головку.
Первый триместр, 4-я и 5-я недели гестационного возраста (2-я и 3-я недели развития плода)
Зачатки рук и ног становятся видимыми и выглядят как лопасти.Сердце начинает биться, начинает формироваться плацента. Рудиментарная кровь перекачивается через основные сосуды тела эмбриона. Начали формироваться ранние структуры, которые стали глазами и ушами. В течение следующих шести недель все органы вашего ребенка начнут развиваться и функционировать. Эмбрион теперь составляет около дюйма в длину.
К концу пятой недели эмбрион состоит из трех слоев клеток. Верхний слой становится внешним слоем кожи вашего ребенка, частями нервной системы, глазами, внутренним ухом и некоторыми соединительными тканями.Средний слой клеток становится сердцем и кровеносной системой. Часть этого клеточного слоя становится основой для костей, почек, мышц и частей репродуктивной системы ребенка. Внутренний слой клеток становится трубкой, выстланной слизистой оболочкой. Из этого образуются легкие, мочевой пузырь и кишечник.
Первый триместр, 6 неделя гестационного возраста (4 неделя развития плода)
Эмбрион на этой неделе быстро растет. Нервная трубка вдоль позвоночника ребенка начинает закрываться. Сердце бьется, и если вам сделали УЗИ влагалища, вы можете услышать биение сердца.Мозг продолжает формироваться, и его сложные части начинают развиваться. У эмбриона начинают развиваться основные черты лица, такие как челюсть и нос. Легкие тоже начинают расти. Тело ребенка начинает приобретать С-образную форму. На зачатках рук и ног эмбриона образуются перепончатые структуры, похожие на лопатки. Со временем они становятся пальцами рук и ног. Эмбрион имеет длину около ½ дюйма.
Первый триместр, 7-я неделя гестационного возраста (5-я неделя развития плода)
Когда эмбрион достигает пяти недель или вы находитесь на седьмой неделе беременности, все основные органы в организме ребенка начинают формироваться.Начинают формироваться даже фолликулы волос и сосков, а также веки и язык. Туловище ребенка начало выпрямляться, а локти и пальцы ног стали более заметными. Эмбрион размером с ластик для карандаша и весит меньше аспирина.
Первый триместр, 8-я неделя гестационного возраста (6-я неделя развития плода)
Через шесть недель после зачатия у вашего ребенка начинают формироваться кости, и его мышцы могут сокращаться. У малышки видны глаза, сформировались нос и верхняя губа.Она около дюйма в длину. Она сейчас много двигается, но вы еще не чувствуете этого. Она весит всего 4/100 унции.
Первый триместр, недели с 9 по 13 гестационный возраст (с 7 по 11 недели развития плода)
На девятой неделе у ребенка растут ручки, и они могут сгибаться в локтях. Веки и уши продолжают развиваться, как и пальцы ног. Сформировались глаза. Эмбрион лишился «хвоста» и к этому времени выглядит более человечным. Ребенок около дюйма в длину.
Десять недель знаменуют собой конец эмбрионального периода и начало периода плода.Плод имеет длину около трех дюймов и вес около одной унции. Гениталии явно превратились в мужские или женские, но их все еще нельзя различить на УЗИ. Веки закрываются, и они не открываются снова примерно до 28-й недели. Плод может сжать кулак. Во рту появляются бутоны, которые станут молочными зубами. Голова составляет примерно половину размера всего плода и более округлая, чем раньше. У ребенка начинает развиваться шея.
К 11 неделе беременности у плода все еще широко расставленные глаза и низко посаженные уши.Печень только начинает вырабатывать красные кровяные тельца. Кости ребенка начинают твердеть. Рост ребенка может составлять два дюйма от кончика хвоста до ягодиц, а вес — до унции. Она может даже икать, хотя вы этого еще не чувствуете.
Первый триместр, 14 неделя гестационного возраста (12 неделя развития плода)
В конце первого триместра, на 14 неделе беременности или через 12 недель после зачатия у ребенка появились ногти. Профиль лица ребенка больше похож на человеческий.Во время дородового осмотра вы, вероятно, сможете услышать сердцебиение с помощью допплеровского монитора.


