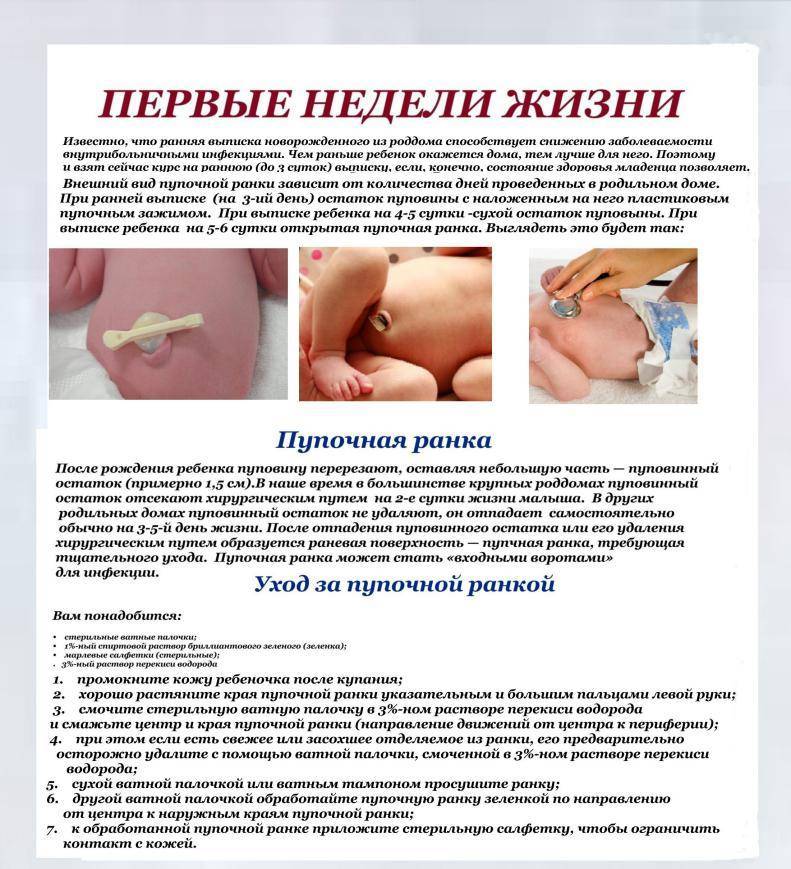
Правильная обработка пупочной ранки новорожденного: пошаговая инструкция
Обработка пупочной ранки — важный этап ухода за новорожденным в первые недели жизни. Правильный уход поможет избежать инфицирования и обеспечит быстрое заживление. Рассмотрим подробную инструкцию по обработке пупка младенца.
Необходимые средства для обработки
Для правильной обработки пупочной ранки понадобятся:
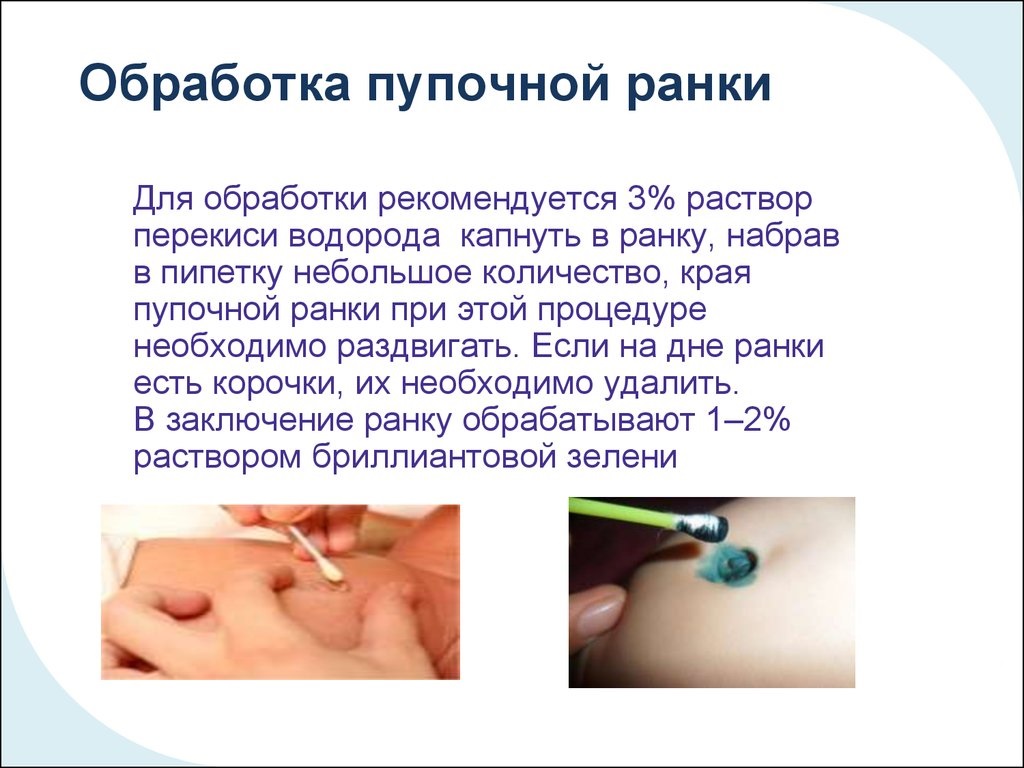
- 3% раствор перекиси водорода
- 1% раствор бриллиантового зеленого (зеленка)
- Стерильные ватные палочки
- Стерильные марлевые салфетки
Пошаговый алгоритм обработки пупка
- Тщательно вымойте руки с мылом
- Осторожно раздвиньте края пупочной ранки
- Смочите ватную палочку перекисью водорода
- Обработайте края и внутреннюю поверхность пупка перекисью
- Просушите ранку сухой ватной палочкой
- Обработайте пупок зеленкой, начиная от центра к краям
- При необходимости наложите стерильную марлевую салфетку
Обрабатывать пупок нужно 1-2 раза в день до полного заживления, обычно это занимает около 2 недель.

Особенности ухода за пупком новорожденного в первые дни жизни
Уход за пупком начинается еще в роддоме сразу после рождения малыша. Какие процедуры проводят врачи в первые часы жизни младенца?
Первичная обработка пуповины
Сразу после рождения врачи проводят следующие манипуляции:
- Пережимают и перерезают пуповину
- Обрабатывают срез пуповины 96% спиртом
- Накладывают стерильную повязку
Эти меры помогают предотвратить инфицирование и кровотечение из пуповинного остатка.
Уход за пупком в первые дни
В первые дни после рождения важно соблюдать следующие правила:
- Содержать пупочную ранку в чистоте и сухости
- Избегать намокания при купании
- Не закрывать пупок подгузником
- Обрабатывать антисептиками по назначению врача
Правильный уход поможет пуповинному остатку быстрее подсохнуть и отпасть.
Как часто нужно обрабатывать пупок новорожденного?
Частота обработки пупочной ранки зависит от состояния пупка и рекомендаций педиатра. Как определить оптимальную периодичность ухода?
Стандартный режим обработки
В большинстве случаев рекомендуется следующая схема:
- 1-2 раза в день в течение первых 5-7 дней
- 1 раз в день до полного заживления (обычно 10-14 дней)
При отсутствии осложнений этого достаточно для нормального заживления пупочной ранки.
Когда требуется более частая обработка?
Увеличить частоту обработки до 3-4 раз в день нужно при:
- Появлении гнойных выделений
- Покраснении кожи вокруг пупка
- Неприятном запахе из пупочной ранки
В таких случаях следует немедленно обратиться к педиатру для назначения лечения.
Признаки нормального заживления и возможные осложнения
Важно уметь отличать нормальный процесс заживления от патологических изменений. Какие признаки должны насторожить родителей?
Нормальное течение заживления пупка
При правильном уходе процесс заживления проходит следующим образом:
- Пуповинный остаток подсыхает и отпадает на 5-14 день
- На месте отпавшей пуповины образуется небольшая ранка
- Ранка постепенно затягивается, образуя пупочную впадину
- Полное заживление происходит за 2-3 недели
Небольшое количество прозрачных или сукровичных выделений в первые дни считается нормой.
Тревожные симптомы
Следует обратиться к врачу при появлении следующих признаков:
- Гнойные или кровянистые выделения
- Покраснение и отек кожи вокруг пупка
- Неприятный запах из пупочной ранки
- Повышение температуры тела
Эти симптомы могут указывать на развитие инфекции и требуют срочного лечения.
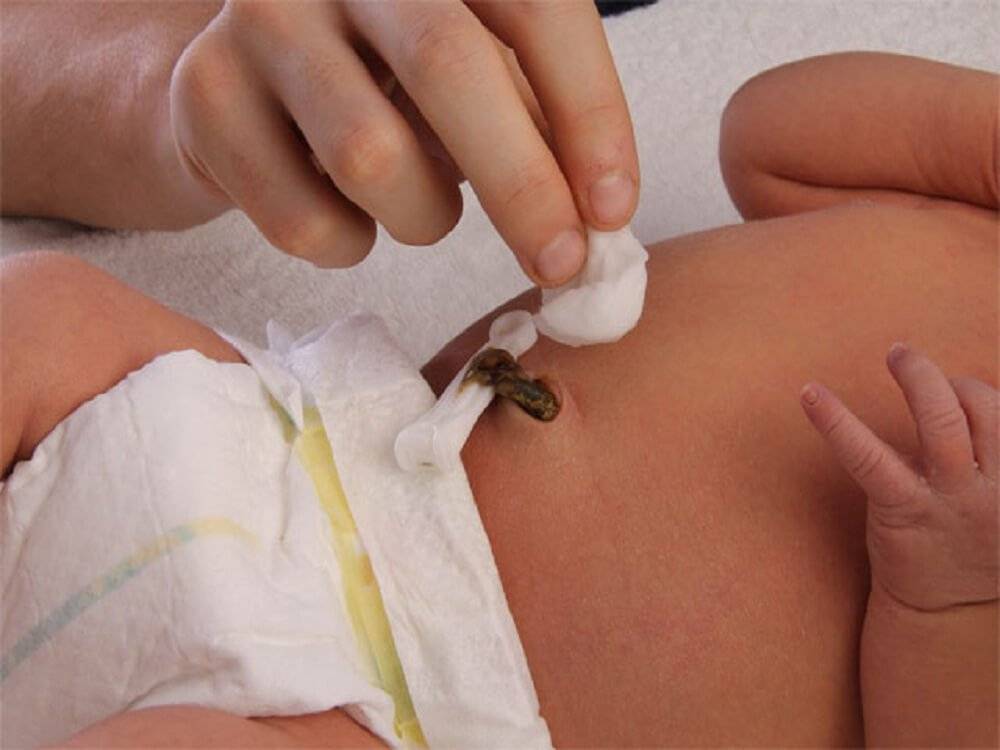
Особенности ухода за пупком с прищепкой
Иногда при выписке из роддома пуповинный остаток еще не отпадает, и на нем остается специальная прищепка. Как ухаживать за пупком в таком случае?
Правила ухода за пупком с прищепкой
При наличии прищепки следует соблюдать следующие рекомендации:
- Содержать область пупка в сухости
- Использовать подгузники со специальным вырезом для пупка
- Не обрабатывать пуповинный остаток до его отпадения
- После отпадения прищепки начать обычный уход за пупочной ранкой
Прищепка обычно отпадает вместе с остатком пуповины через 5-10 дней.
Когда нужна помощь врача?
Обратиться к педиатру необходимо в следующих случаях:
- Прищепка не отпала через 2 недели после рождения
- Появились признаки воспаления вокруг прищепки
- Прищепка сильно давит на кожу или причиняет беспокойство ребенку
Врач оценит состояние пупка и при необходимости поможет безопасно удалить прищепку.
Как правильно купать новорожденного до заживления пупка?
Купание новорожденного требует особой осторожности, пока пупочная ранка полностью не зажила. Как организовать водные процедуры, чтобы не навредить малышу?
Подготовка к купанию
Перед купанием новорожденного следует:
- Приготовить кипяченую воду комнатной температуры
- Добавить в воду слабый раствор марганцовки (бледно-розовый цвет)
- Проверить температуру воды (36-37°C)
- Подготовить чистое полотенце и одежду
Купать ребенка нужно не чаще 2-3 раз в неделю до полного заживления пупка.
Техника безопасного купания
Во время купания важно соблюдать следующие правила:
- Погружать ребенка в воду так, чтобы пупок оставался сухим
- Использовать мягкую губку или ткань для очищения кожи
- Избегать попадания мыла на область пупка
- После купания тщательно просушить пупочную ранку
После просушивания пупка можно провести его обработку по обычной схеме.
Профилактика осложнений при уходе за пупком новорожденного
Правильный уход за пупком поможет избежать инфекционных осложнений и обеспечит его быстрое заживление. Какие меры профилактики следует соблюдать родителям?

Основные правила профилактики осложнений
Для предотвращения проблем с пупком необходимо:
- Тщательно мыть руки перед каждой обработкой пупка
- Использовать только стерильные материалы для ухода
- Регулярно менять подгузники, не допуская попадания мочи и кала на пупок
- Одевать ребенка в свободную одежду, не травмирующую пупочную область
- Ежедневно осматривать пупок на наличие признаков воспаления
При соблюдении этих правил риск развития осложнений минимален.
Когда необходимо обратиться к врачу?
Немедленная консультация педиатра требуется при появлении следующих симптомов:
- Покраснение и отек кожи вокруг пупка
- Гнойные или кровянистые выделения из пупочной ранки
- Неприятный запах из пупка
- Повышение температуры тела у ребенка
- Беспокойство малыша, плач при прикосновении к области пупка
Своевременное обращение к врачу поможет предотвратить развитие серьезных осложнений.